Luca Boschini 1
Michele Melillo 2
1 Стоматолог, внештатный, Римини (Италия)
2 Стоматолог, внештатный, Манфредония (ФГ)
Специализация по стоматологической хирургии в Университете Дж. Д’Аннунцио в Кьети (Италия)
Резюме
Трансплантация зубов — часто забытая глава стоматологии, несмотря на то, что это хирургическая техника, подтвержденная литературой. Выводы всех доступных статей единодушны в том, что аутотрансплантация является надежным методом лечения с высокими показателями долгосрочного успеха. Во многих клинических случаях аутотрансплантация должна быть первым выбором лечения, а имплантология должна рассматриваться только в случае отказа трансплантата. Вместо этого клиницисты часто склонны планировать реабилитацию с помощью имплантатов даже при наличии конкретных показаний к трансплантации. Очевидно, что при трансплантации зубов отбор случаев более избирателен, чем при реабилитации на имплантатах, и не всегда можно прибегнуть к этой хирургической технике, будь то из-за отсутствия подходящего донорского элемента или неадекватного реципиентного участка. Идеальными являются случаи, когда использование аутотрансплантатов не влечет за собой значительных биологических затрат для пациента, например, в случае элементов, которые считаются восстановленными на дуге, где ортодонтическая терапия неприменима, или в случае скомпрометированных элементов, которые могут быть заменены нефункциональным элементом. В случае, описанном в данной статье, необходимо было удалить скомпрометированный нижний второй коренной зуб, а для проведения реабилитации на имплантатах также потребовалось удаление соседнего восьмого коренного зуба. Поэтому трансплантация была первым выбором, а имплантология рассматривалась только в случае неудачи трансплантации. Трансплантированный зуб в данной статье появился через четыре года наблюдения с клинической и рентгенологической ситуацией, которая делала его неотличимым от зуба из реципиентного гнезда.
Auтотрасплантация удаленного зуба мудрости для замещения непоправимо скомпрометированного второго моляра: история болезни
Резюме
Трансплантация зубов — часто забываемая глава стоматологии, несмотря на то, что эта методика подтверждена литературой. Выводы всех доступных статей единодушно утверждают, что аутотрансплантация является надежным методом лечения с высокими показателями долгосрочного успеха. Во многих клинических случаях аутотрансплантация зубов должна быть первым терапевтическим выбором, а имплантология должна рассматриваться только в случае неудачи трансплантации. Вместо этого клиницисты часто планируют имплантационную реабилитацию даже при наличии конкретных показаний к трансплантации. Очевидно, что отбор случаев при трансплантации зубов более избирателен, чем при реабилитации с помощью имплантатов, и не всегда можно выбрать этот хирургический метод либо из-за отсутствия подходящего донорского элемента, либо из-за неадекватного реципиентного участка. Идеальными являются случаи, когда аутотрансплантация не влечет за собой значительных биологических затрат для пациента, как в случае выравнивания удаленных зубов, когда ортодонтическая терапия неприменима, или в случае замещения скомпрометированного зуба нефункциональным элементом. В случае данной статьи необходимо было удалить второй нижний моляр, а для проведения имплантационной реабилитации также необходимо было удалить соседний зуб мудрости. Поэтому трансплантация была первым выбором, а имплантология рассматривалась только в случае неудачи трансплантации. Пересаженный зуб в этой статье наблюдается в течение четырех лет, его клиническое и рентгенологическое состояние неотличимо от зуба, выросшего в реципиентном гнезде.
I l trapianto di elementi dentali è una pratica conosciuta e applicata fin dall’antichità come riabilitazione della perdita di un elemento dentale per cause traumatiche o patologie cariose destruenti. Sono descritti casi di trapianto nell’antico Egitto, dove gli schiavi venivano obbligati a donare il propri denti ai faraoni 1 . До нескольких столетий назад пересадка осуществлялась между разными людьми, причем аристократы иногда покупали здоровые зубы у бедняков 2 . Поэтому до недавнего времени трансплантация зубов использовалась в основном между разными людьми в форме, известной как гомотрансплантация. В настоящее время, в свете знаний о заболеваниях, которые могут передаваться при контакте с кровью, и современных иммунологических знаний об антигенах гистосовместимости, трансплантация зубов показана только в пределах одного человека, поэтому мы говорим об аутотрансплантации зубов.
Эта техника имела различные исторические перипетии и множество сторонников, но в наше время она никогда не использовалась широко, в основном из-за быстрого распространения и расширения имплантологии. Тем не менее, дентальная аутотрансплантация имеет некоторые характеристики, которые делают ее действительной альтернативой установке дентальных имплантатов при замене утраченных элементов, действительно представляя собой первый терапевтический выбор, когда эта техника применима. В литературе сообщается об очень высоких показателях успеха 3, почти сравнимых с показателями имплантологии, хотя в коллективном воображении стоматологического сообщества трансплантация зубов считается неудачным методом лечения.
Напротив, существуют важные преимущества по сравнению с имплантологией, прежде всего, факт реабилитации человека с помощью биологически активного элемента, способного поддерживать адекватный трофизм тканей пародонта и гарантировать, у растущего пациента, нормальное развитие альвеолярных отростков 1, 4 . Скептическое отношение к этой технике можно объяснить тем, что научное мнение все еще находится под влиянием старых результатов аутотрансплантации, выполненной без соблюдения основных биологических принципов, и результатов реимплантации после авульсионной травмы. Определение успеха и неудачи аутотрансплантации также должно быть уточнено в связи с историческим периодом. До массового распространения имплантологии возможность сохранения естественного зуба, даже на несколько лет, считалась успехом, и была создана литература по технике трансплантации. С появлением первых обнадеживающих результатов имплантационной терапии интерес к ней ослаб, а возможность потери пересаженного зуба через некоторое время после трансплантации была переведена в разряд неудач. Увеличение количества проблем с имплантатами вызвало новый интерес, а усовершенствование техники несколькими экспертами в этой области привело к высоким показателям долгосрочной выживаемости. В настоящее время сохранение здорового зуба на несколько лет, как в случае с имплантатами, можно считать успехом. Вот почему воспоминания об аутотрансплантатах и реимплантатах, сохраняющихся в течение ограниченного периода времени, вызывают сомнения относительно этой практики, хотя возможная неудача не должна быть причиной для беспокойства, особенно с учетом того, что возможная потеря пересаженного зуба не исключает возможности прибегнуть к реабилитации с помощью имплантатов. Авторы, продолжавшие развивать технику аутотрансплантации, поняли, что ключ к успеху лежит в сохранении целостности периодонтальной связки со стороны зуба 5, 6 , поэтому неудивительно, что неудачи случаются в случае посттравматических реимплантаций, а также трансплантаций, выполненных без соблюдения связки. Очевидно, что аутотрансплантация основана на тщательном отборе случаев, который, безусловно, является более ограничительным, чем в случае реабилитации с помощью имплантатов. Фундаментальным обоснованием является то, что аутотрансплантация не создает биологических затрат: именно поэтому большинство случаев аутотрансплантации представлены репозиционированием в зубной дуге включенных или перемещенных элементов, которые не могут быть исправлены ортодонтически, и заменой скомпрометированных моляров с помощью включенного или нефункционального восьмого 7 .
Цель данной статьи — представить случай аутотрансплантации восьмой кости на место скомпрометированной седьмой, описать технику и показать 4-летнее наблюдение.
Клинический случай
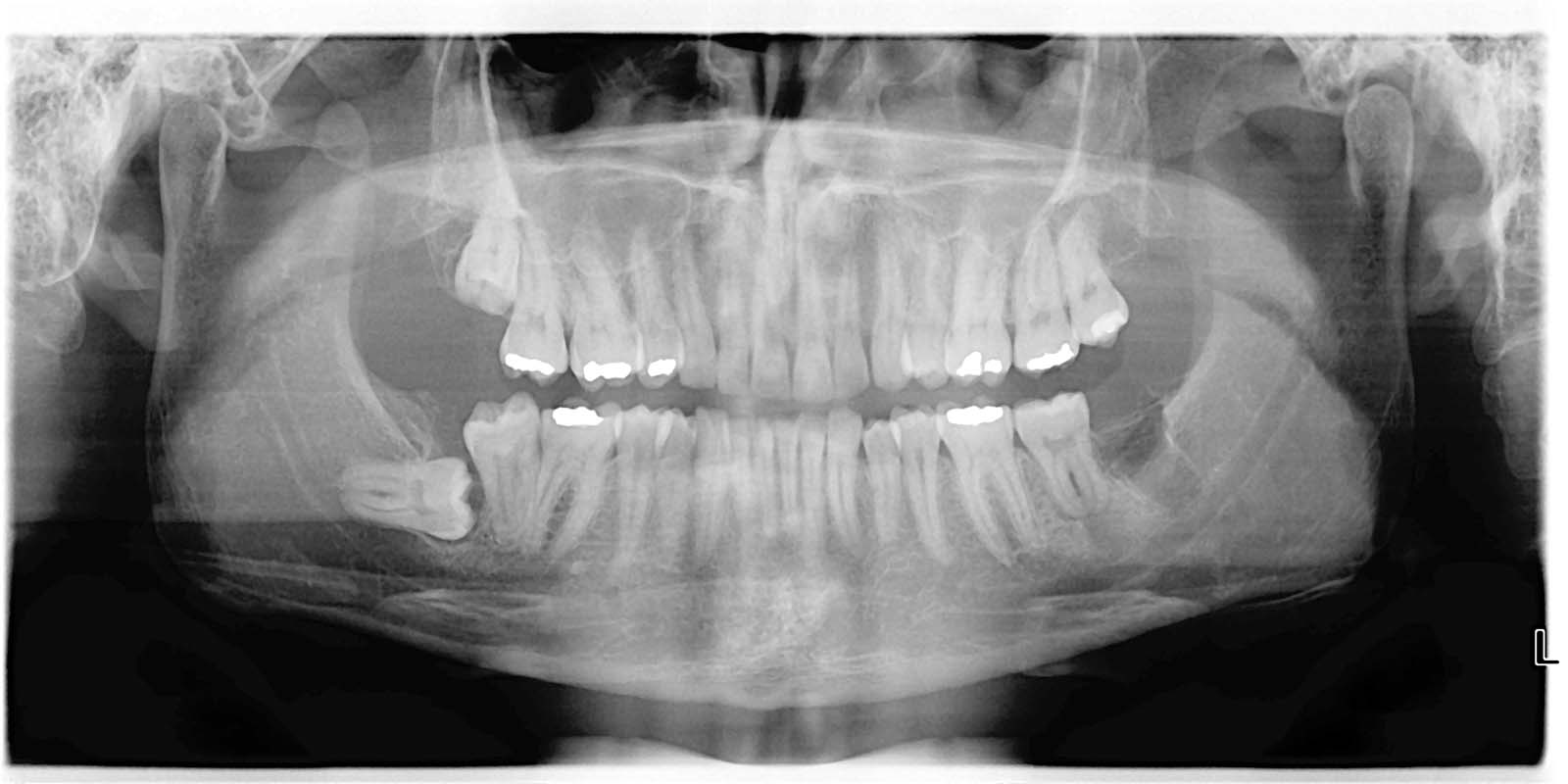
Пациент поступил под наблюдение с артефактом протеза зуба 37. Зуб был подвергнут эндодонтическому лечению, а протезная коронка изготовлена по реконструкции с ретенционным штифтом. При осмотре дентин на уровне корня был размягчен, что было результатом инфильтрации края протеза, а при рентгенографическом исследовании можно было также обнаружить периапикальное поражение как следствие неправильного эндодонтического лечения (Рисунок 1); на эндоральной рентгенограмме (Рисунок 2 ) можно было также оценить компрометацию борозды зуба из-за кариеса дентина, который нарушил дно пульпарной камеры. Учитывая состояние зуба, единственным возможным лечением было удаление скомпрометированного зуба. Рентгенографический анализ также выявил наличие 38 все еще включенных элементов, прилегающих к элементу, подлежащему извлечению.
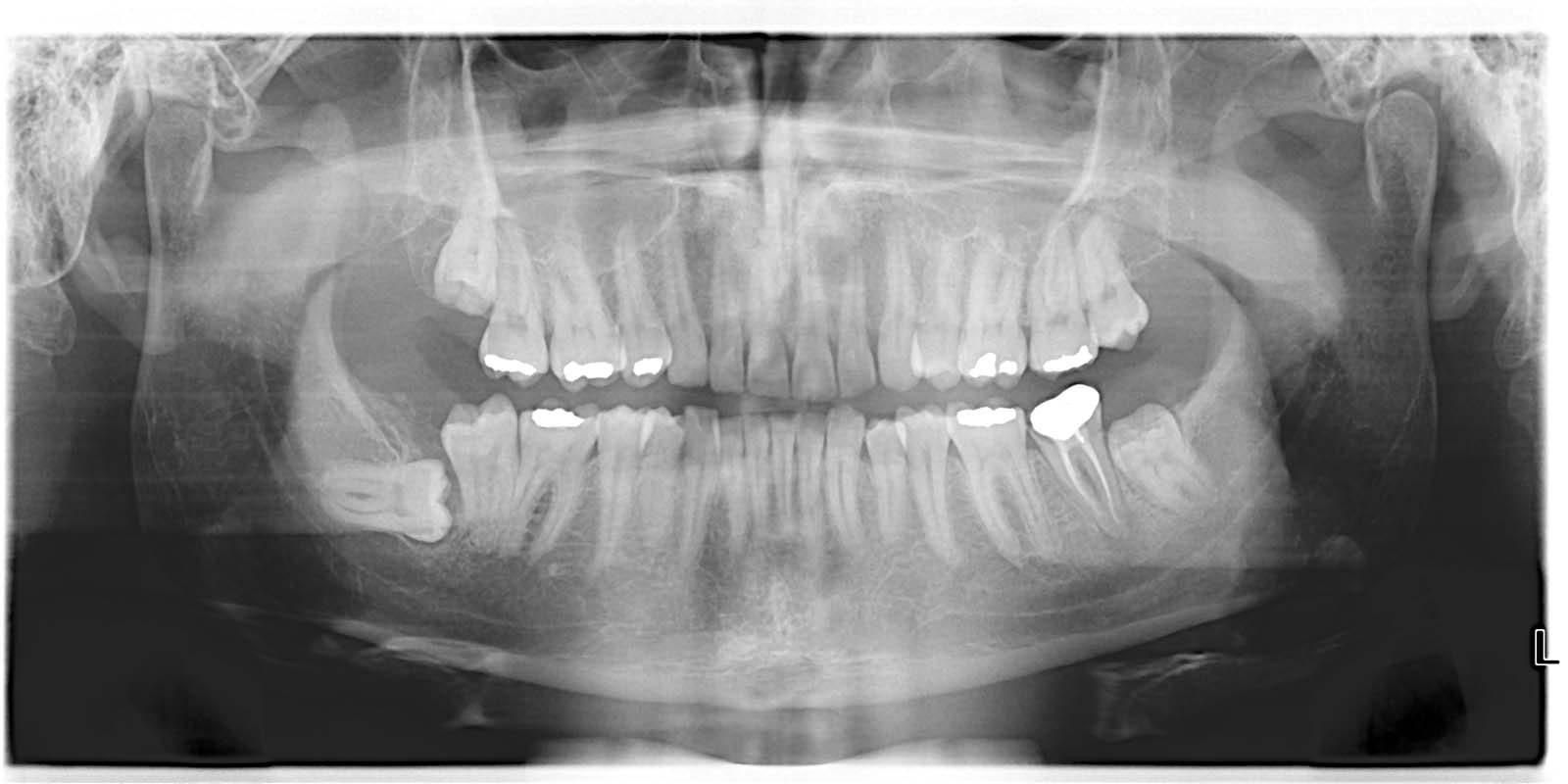 Рис. 1 — Ортомантомография до операции аутотрансплантации. Несоответствие протезирования и эндодонтического лечения проявляется в наличии периапикального поражения
Рис. 1 — Ортомантомография до операции аутотрансплантации. Несоответствие протезирования и эндодонтического лечения проявляется в наличии периапикального поражения Рис. 2 — Эндоральная рентгенограмма зуба 37 после децементации протеза. Можно оценить несоответствующее эндодонтическое лечение и нарушение фуркации из-за кариеса дна пульпарной камеры
Рис. 2 — Эндоральная рентгенограмма зуба 37 после децементации протеза. Можно оценить несоответствующее эндодонтическое лечение и нарушение фуркации из-за кариеса дна пульпарной камеры
Пациентка хотела реабилитировать промежуток, образовавшийся в результате удаления 37, поэтому были изучены возможные альтернативы. Учитывая общее состояние зубов, реабилитация с помощью съемных протезов была практически неосуществима. Даже несъемный частичный протез был невозможен из-за отсутствия дистального абатмента, поэтому единственными возможностями были реабилитация на имплантатах или аутотрансплантация 38 включительно вместо 37. Обращение к имплантологии в любом случае потребовало бы удаления восьмого включительно, поскольку он прилегал к месту установки имплантата, поэтому аутотрансплантация была первым терапевтическим выбором в данном случае. Это объясняется тем, что при наличии интраоперационных осложнений или неудачной терапии всегда есть возможность проведения имплантологии, а аутотрансплантация не создает дополнительных биологических затрат по сравнению с имплантологией.
Несмотря на возможность проведения отсроченной аутотрансплантации после удаления скомпрометированного зуба, показатели успеха выше при контекстуальной аутотрансплантации.
Итак, была спланирована операция, в ходе которой сначала был удален 37-й зуб, а затем восьмой. Во избежание инфекционных осложнений, учитывая наличие периапикального поражения, пациенту был назначен амоксициллин 1 г для приема дважды в день, начиная за два дня до даты операции. Извлечение восьмого зуба, как донорского элемента, проводилось максимально атравматично, с осторожностью, чтобы не травмировать периодонтальную связку и прикладывать авульсивные усилия, избегая введения кончиков рычагов в интерфейс между корнем и костью. Рычаги использовались только у коронки донорского зуба.
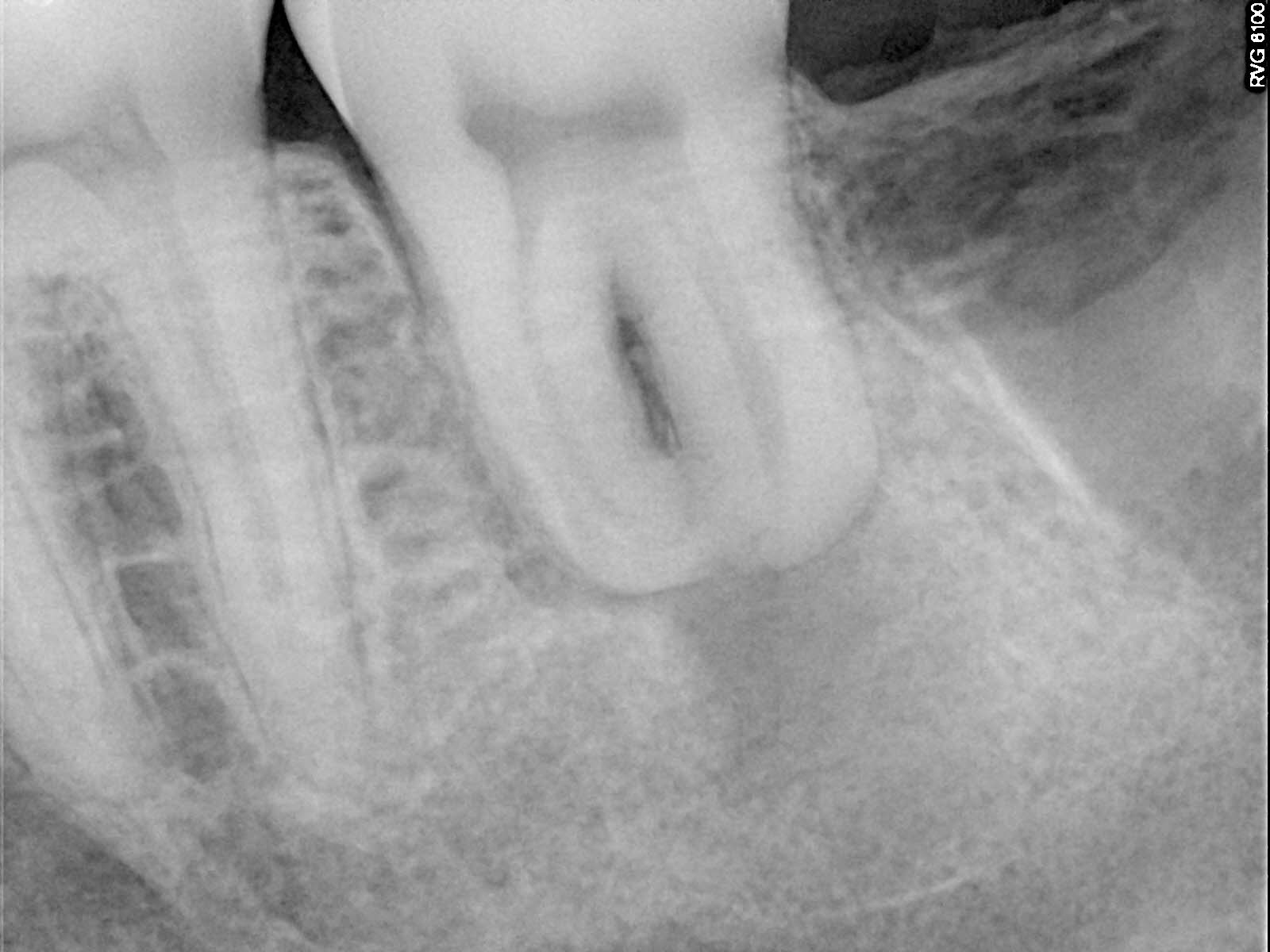 Рис. 3 — Контрольная эндоральная рентгенограмма корпуса зуба 38 внутри альвеолы зуба 37
Рис. 3 — Контрольная эндоральная рентгенограмма корпуса зуба 38 внутри альвеолы зуба 37 Рис. 4 — Послеоперационная контрольная ортопантомограмма с корпусом зуба 38 в альвеоле зуба 37
Рис. 4 — Послеоперационная контрольная ортопантомограмма с корпусом зуба 38 в альвеоле зуба 37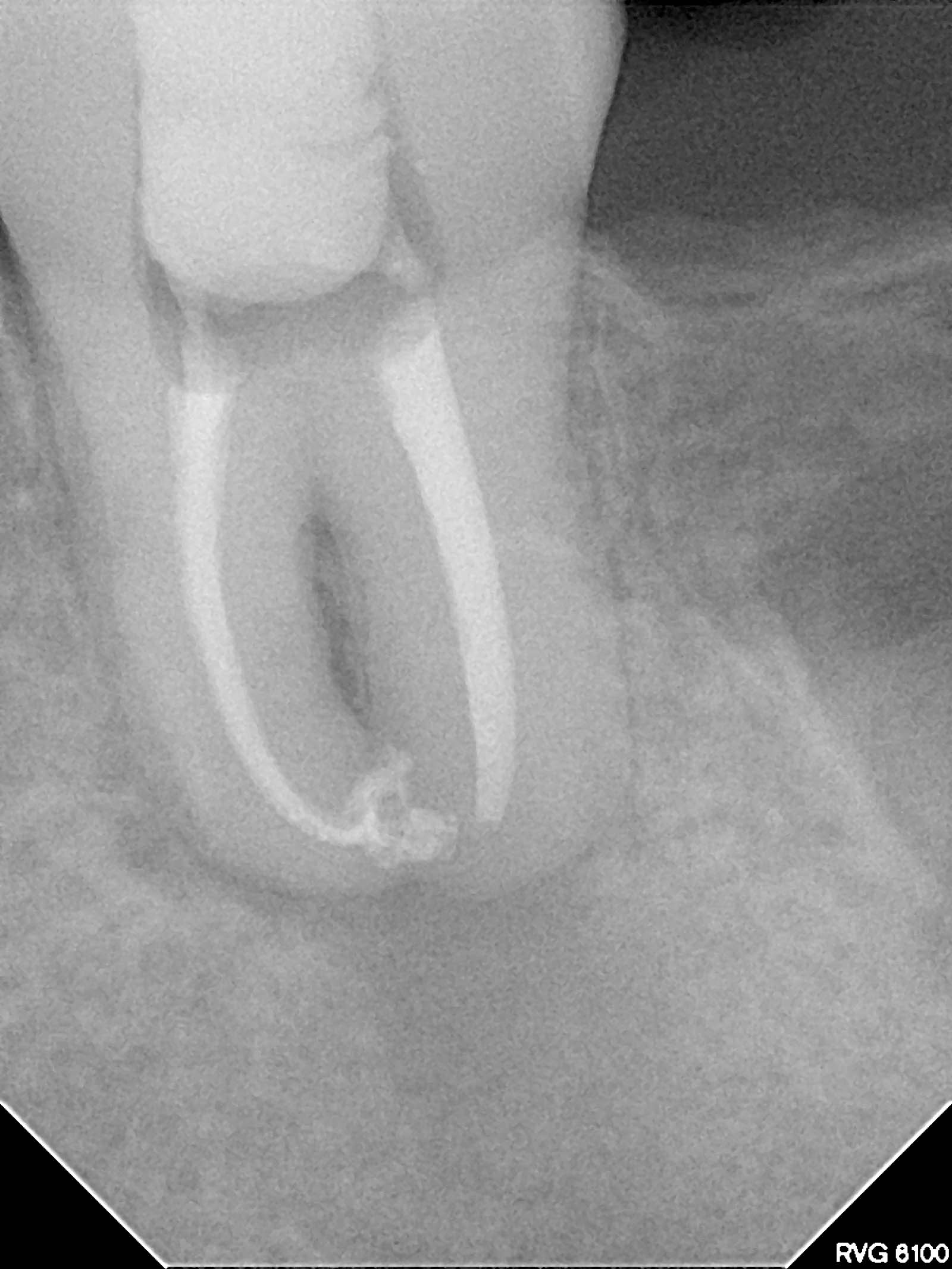 Рис. 5 — Контрольная эндоральная рентгенограмма пересаженного зуба 38 после эндодонтического лечения
Рис. 5 — Контрольная эндоральная рентгенограмма пересаженного зуба 38 после эндодонтического лечения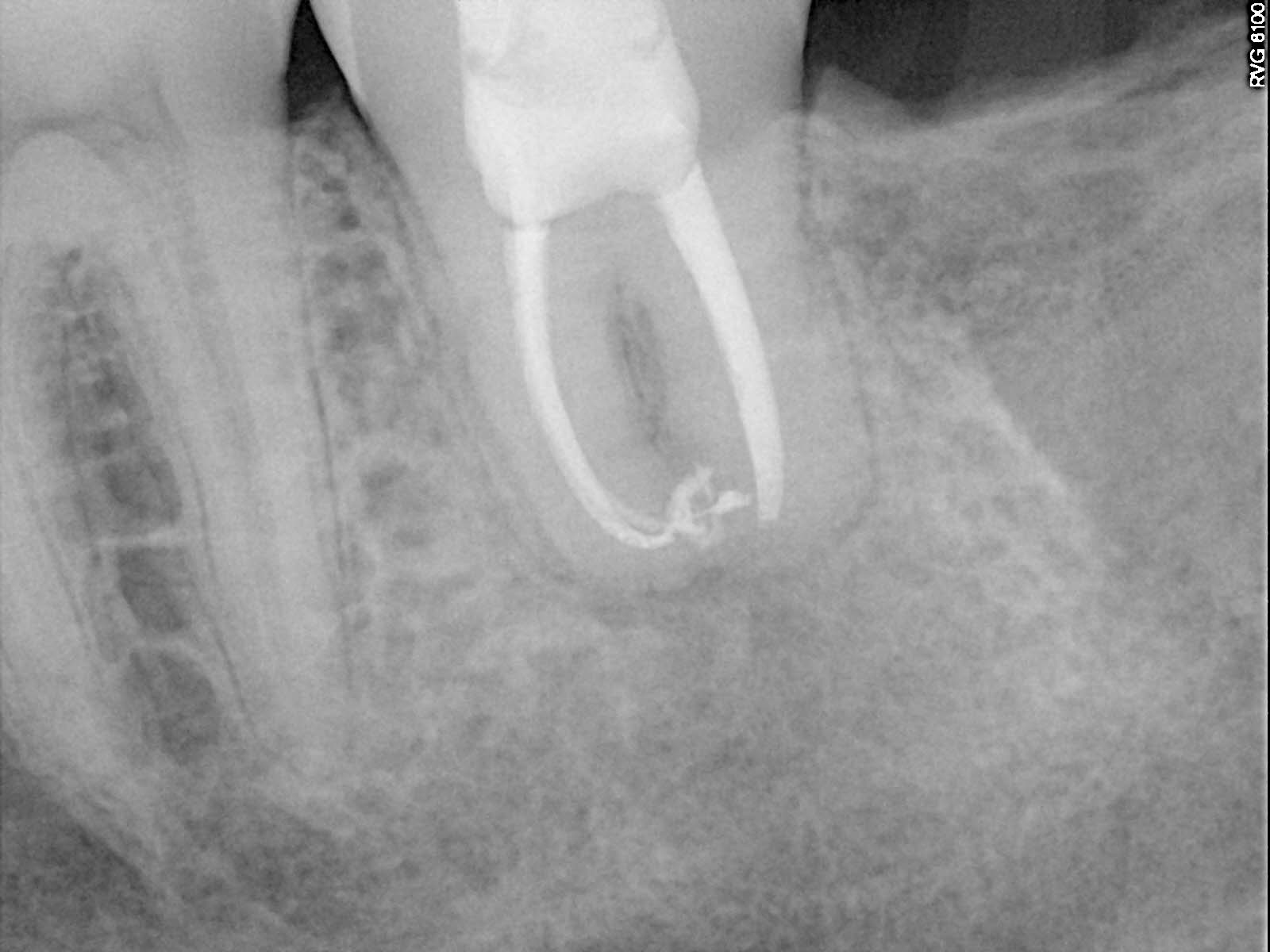 Рис. 6 — Контрольная эндоральная рентгенограмма через шесть месяцев после трансплантации; можно оценить состояние периодонтальной интелинеи, аналогичное состоянию нормального зуба. Небольшой участок радиолюценции вокруг верхушки остается
Рис. 6 — Контрольная эндоральная рентгенограмма через шесть месяцев после трансплантации; можно оценить состояние периодонтальной интелинеи, аналогичное состоянию нормального зуба. Небольшой участок радиолюценции вокруг верхушки остается
После извлечения восьмерки ее поместили в контейнер с физиологическим раствором при температуре 5°C. Реципиентное гнездо было несовместимо с формой корня восьмого, поэтому потребовалась альвеолопластика с использованием многолезвийных костных боров; мезиальная и дистальная стенки гнезда были ретушированы до тех пор, пока восьмой не смог разместиться без сдавливания донорского элемента о костную поверхность реципиентного гнезда. Во время процедуры альвеолопластики зуб держали внутри контейнера с физиологическим раствором. После завершения процедур адаптации донорского зуба в реципиентном гнезде транспонированный элемент фиксировался с помощью «Х» шва, подвешенного над окклюзионной поверхностью; через неделю шов снимался, а через 20 дней проводилось эндодонтическое лечение. Наконец, зуб был восстановлен композитом, чтобы закрыть полость эндодонтического доступа.
 Рис. 7 — Контрольная эндоральная рентгенограмма через 1 год после трансплантации; рентгенографическое заживление завершено с нормальным периодонтальным промежутком вокруг всего трансплантированного зуба
Рис. 7 — Контрольная эндоральная рентгенограмма через 1 год после трансплантации; рентгенографическое заживление завершено с нормальным периодонтальным промежутком вокруг всего трансплантированного зуба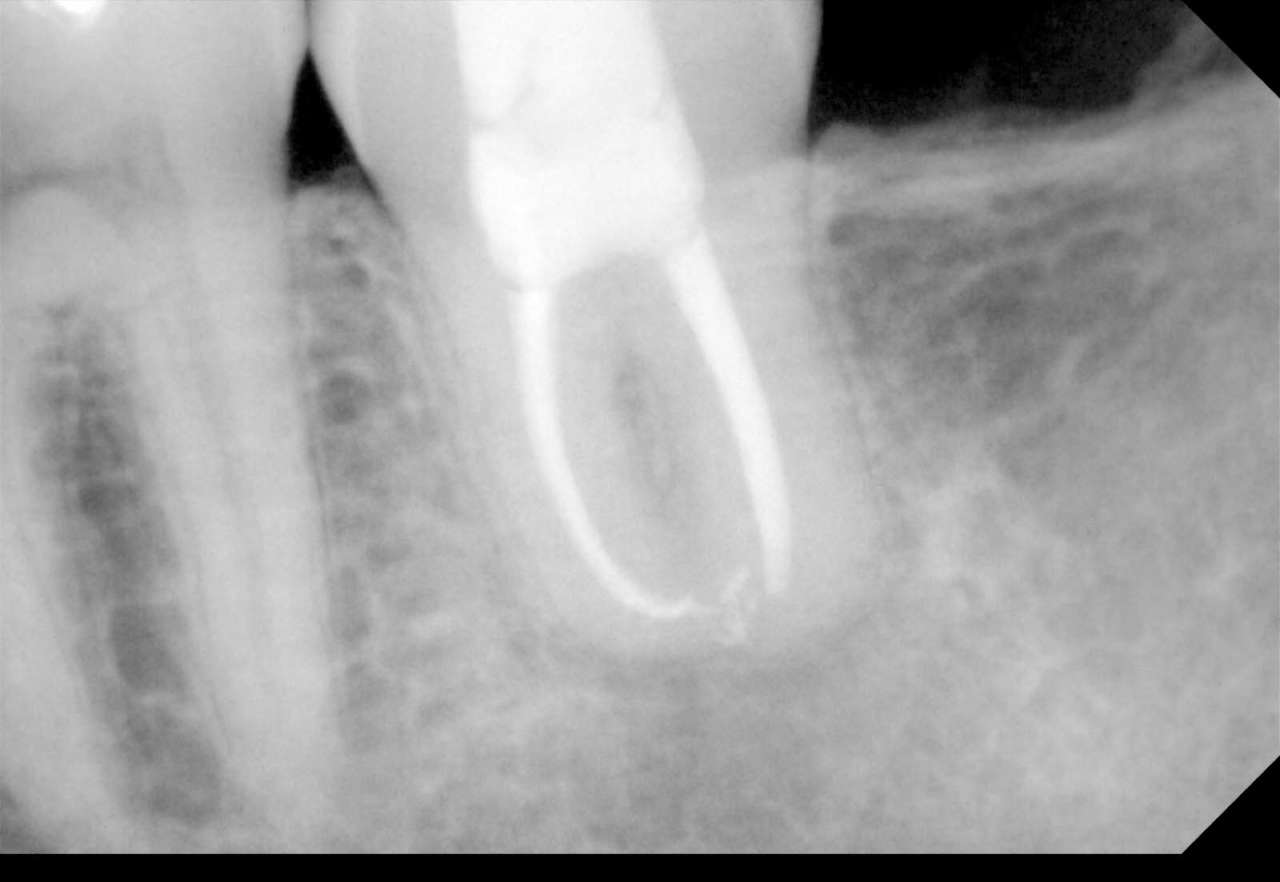 Рис. 8 — Контрольная эндоральная рентгенограмма через 4 года после трансплантации. На корне зуба осложнений не выявлено
Рис. 8 — Контрольная эндоральная рентгенограмма через 4 года после трансплантации. На корне зуба осложнений не выявлено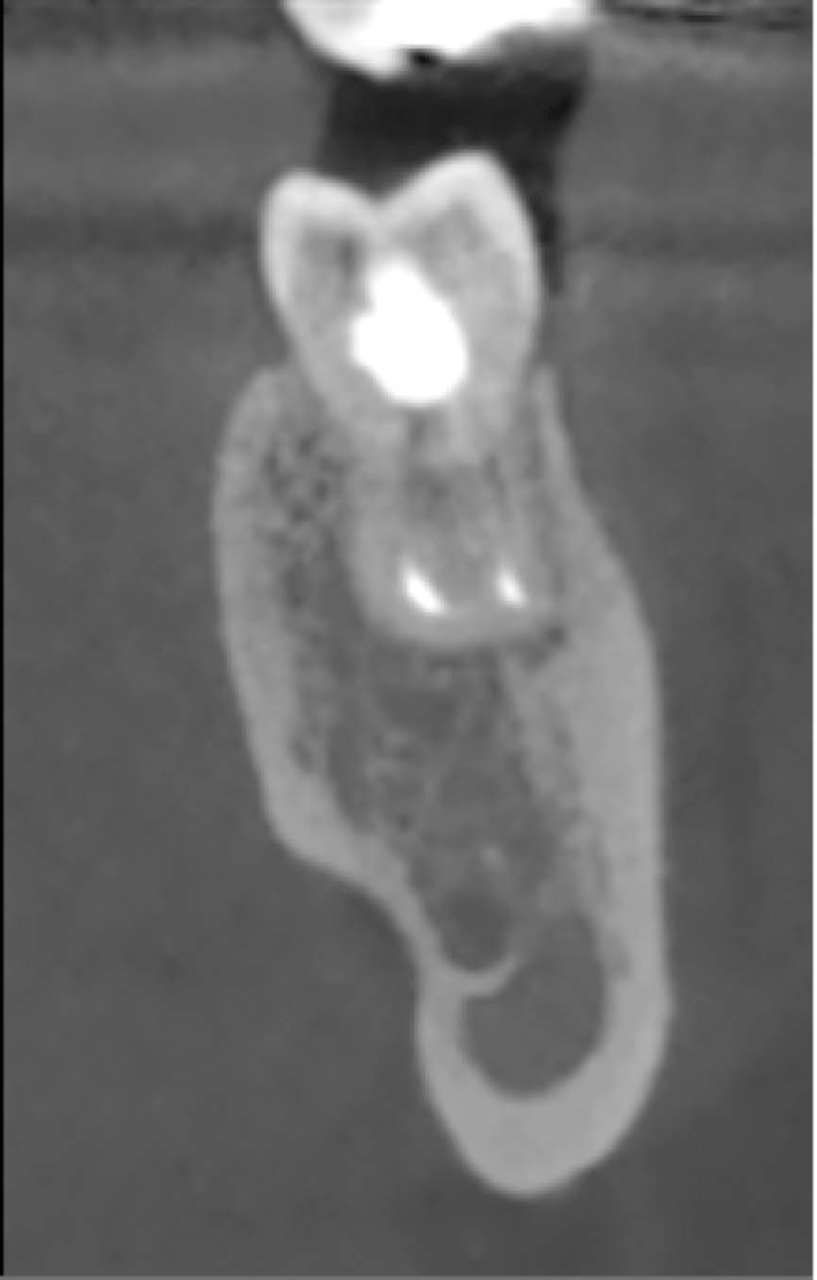 Рис. 9 — Аксиальный срез CBCT трансплантированного зуба через 4 года после трансплантации. Корень окружен костью без участков радиолюценции у корня
Рис. 9 — Аксиальный срез CBCT трансплантированного зуба через 4 года после трансплантации. Корень окружен костью без участков радиолюценции у корня
По окончании операции были даны указания по правильному послеоперационному течению: просили не оказывать жевательного давления на зуб, чистить аккуратно щеткой с мягкой щетиной и полоскать хлоргексидином 0, 2% два раза в день; в случае боли рекомендовали принимать ибупрофен 600 мг. Были проведены послеоперационные (рис. 3 и 4), постэндодонтические (рис. 5) и 6-месячные (рис. 6), 1-годичные (рис. 7) и 4-годичные (рис. 8) эндоральные рентгенографические исследования; во время 4-летнего отзыва было также проведено конусно-лучевое КТ-исследование (рис. 9, 10, 11).
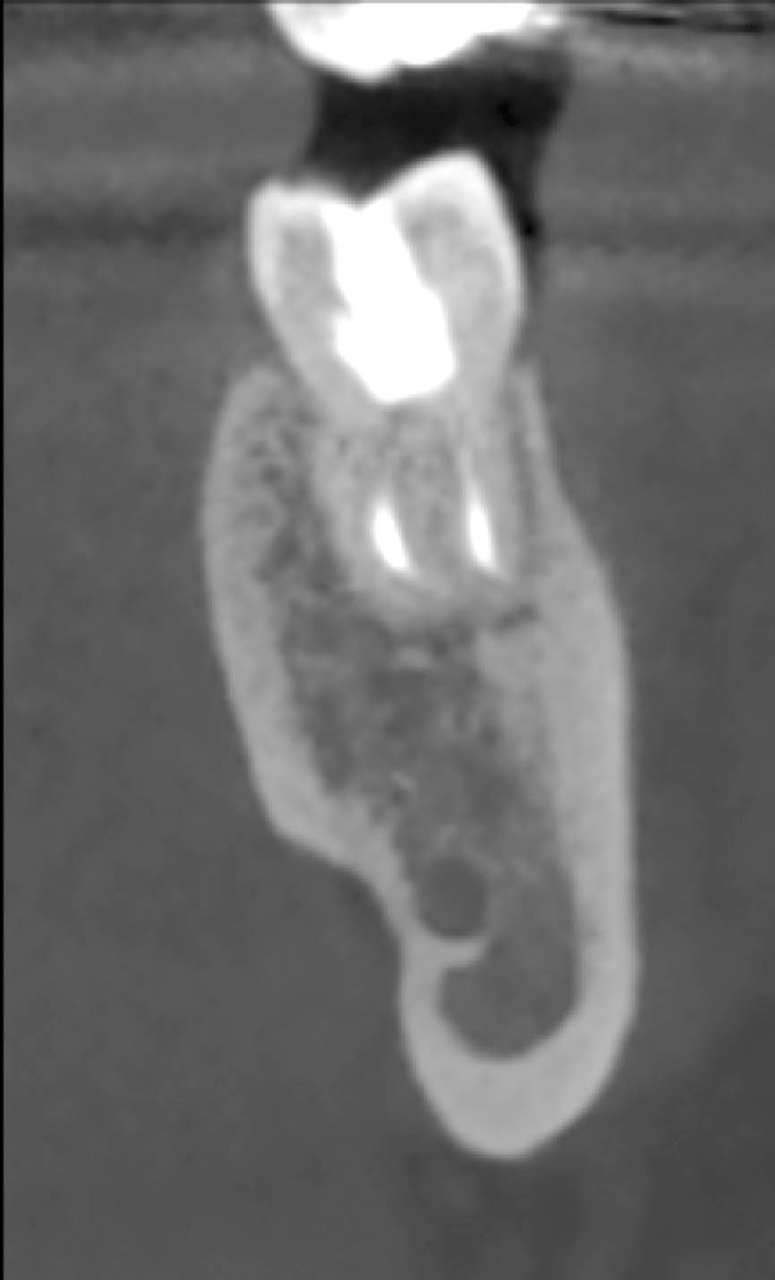 Рис. 10 — Другой аксиальный CBCT-срез трансплантированного элемента в 4 года
Рис. 10 — Другой аксиальный CBCT-срез трансплантированного элемента в 4 года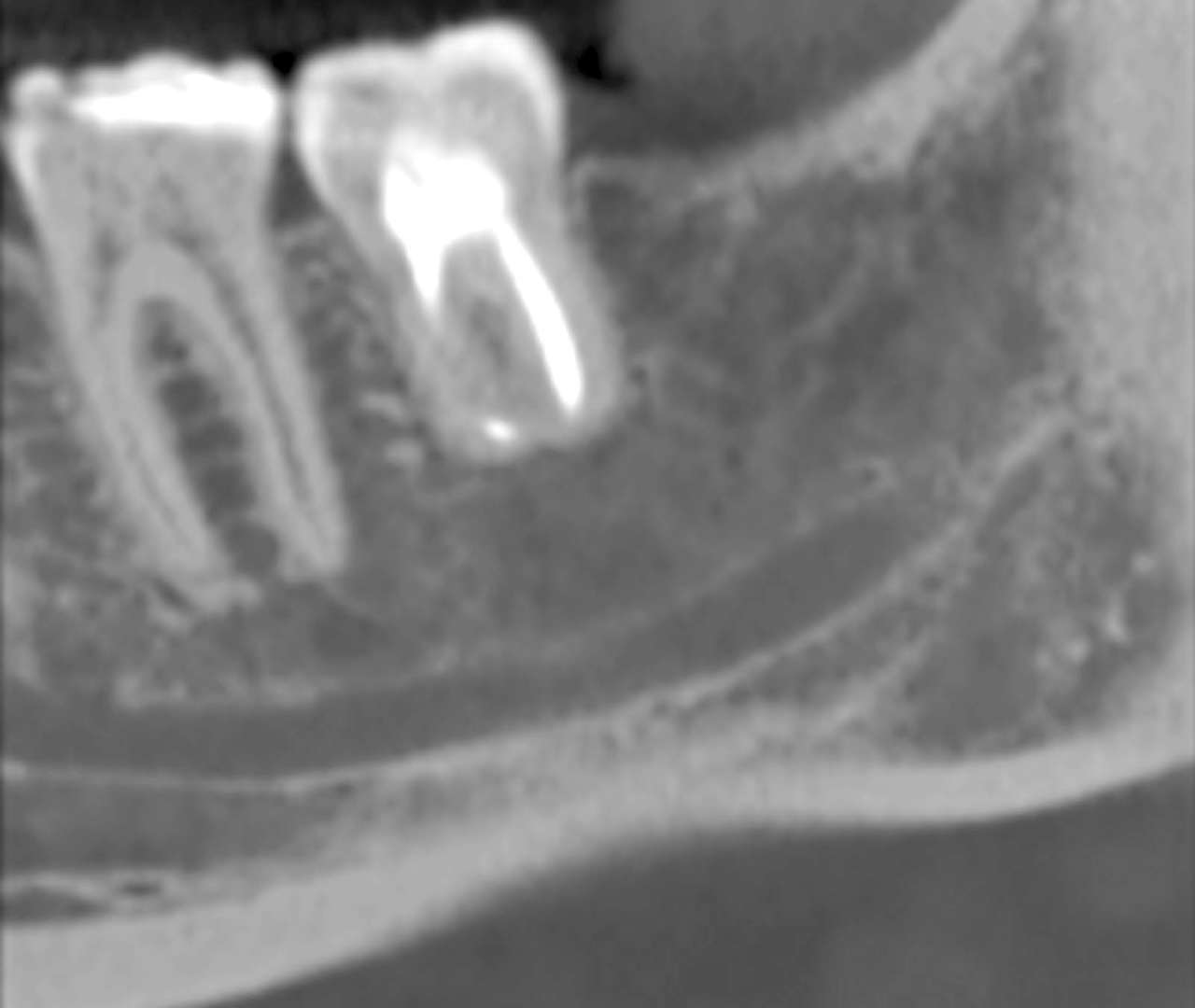 Рис. 11 — Панорексальный CBCT-срез трансплантированного элемента в 4 года
Рис. 11 — Панорексальный CBCT-срез трансплантированного элемента в 4 года
Результаты
Послеоперационные рентгенограммы показывают хороший контакт трансплантированного зуба с реципиентным гнездом, за исключением апикальной области из-за увеличения длины корня скомпрометированного элемента, который был удален; эта область радиопрозрачна, как и гнездо восьмого донора.
Пациентка находилась под наблюдением с первичным осмотром через неделю, после чего швы были сняты. Во время наблюдения оценивались зондирование и подвижность зуба, а также пациента спрашивали о течении послеоперационного периода.
Пациент сообщил о легком отеке в области угла нижней челюсти, который прошел в течение 4 дней; он также сообщил о легкой боли в течение первых двух дней, которая легко купировалась приемом ибупрофена 600 мг. Поэтому послеоперационное течение считалось таким же, как и при обычной экстракции восьмерки.
Что касается клинических признаков, трансплантированный зуб показал подвижность 2 класса, но окружное зондирование зуба не превышало 3 мм.
Следующее наблюдение было проведено через 20 дней во время эндодонтической терапии. Окружное зондирование не превышало 3 мм, и зуб сохранял подвижность 2-го класса. Следующая процедура — консервативное восстановление полости эндодонтического доступа — была проведена еще через 3 недели. Зондирование было физиологическим, и зуб показал подвижность класса +. Пациент сообщил, что начал функционально нагружать зуб мягкой пищей без какого-либо дискомфорта.
Последующее наблюдение составило 3 месяца после операции. Подвижность и зондирование были в норме, и пациент сообщил, что не чувствует никаких отличий от других зубов в зубной дуге. Пациент был способен пережевывать пищу любой консистенции. Через 6 месяцев клиническая ситуация не изменилась, и при рентгенографическом исследовании зуб показал контур корня, не отличающийся от любого другого зуба; периодонтальная линия и твердая мозговая оболочка были представлены. Участки радиолюценции все еще заметны апикально к пересаженному зубу и на удаленной восьмерке. В возрасте четырех лет рентгенографический и клинический статус трансплантированного зуба был таков, что он ничем не отличался от естественно развитого зуба на месте реципиентного гнезда. Пациент сообщает, что не может обнаружить никаких отличий от других зубов.
Обсуждение и выводы
Представленный случай касается аутотрансплантата закрытой нижней восьмой, установленного на месте невосстановимой смежной седьмой. Это решение оказалось самым низким по биологической стоимости.
Преимуществ аутотрансплантата по сравнению с реабилитацией с помощью имплантата много. Прежде всего, это факт восстановления промежутка биологически активным элементом; это означает, что сохраняется нормальная трофика тканей пародонта, чего не происходит при восстановлении имплантатами. Экономические затраты также явно ниже, поскольку нет необходимости использовать аллопластические материалы (имплантаты и протезы) , которые увеличивают стоимость реабилитации. Еще одним преимуществом является то, что аутотрансплантация позволяет немедленно установить зубную коронку для восстановления промежутка, что не всегда возможно в имплантологии, за исключением тех конкретных случаев, когда показано немедленное протезирование.
Этот случай, который после 4 лет наблюдения завершился полным успехом, отражает то, что следует из литературы по данному вопросу, а именно: в отдельных случаях, когда данная техника показана, аутотрансплантация является первым терапевтическим выбором, а имплантология должна рассматриваться как второй вариант только в случае неудачи аутотрансплантации.
Благодарности
Особую благодарность выражаем профессору Джорджио Перфетти из Университета имени Дж. Д’Аннунцио в Кьети за то, что он открыл двери университета для обучения студентов по теме стоматологической аутотрансплантации и начал продвигать исследования в этой области.
