Что такое височно-нижнечелюстной сустав; Что такое височно-нижнечелюстные расстройства; Кто страдает; Каковы причины; Каковы симптомы; Кто должен быть обследован; Дифференциальный диагноз; Боль и лекарства; Прикус; Хирургия; Имплантация сустава.
Что такое височно-нижнечелюстной сустав
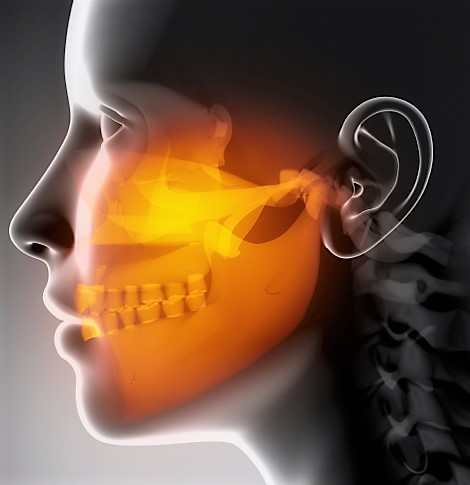
Височно-нижнечелюстной сустав (ВНЧС) — это сустав челюсти. У вас есть два сустава TM, которые работают вместе как пара, по одному перед каждым ухом. Суставы соединяют нижнюю челюсть (нижнюю челюсть) с височными костями черепа с каждой стороны головы. Мышцы, управляющие суставами, прикреплены к челюсти и позволяют челюсти двигаться в трех направлениях: вверх-вниз, из стороны в сторону, вперед-назад.
Когда вы открываете рот, закругленные верхние концы челюстей с каждой стороны (мыщелки) скользят по суставной впадине у основания черепа. Они скользятобратно в исходное положение, когда вы закрываете рот.
Для обеспечения этого движения между мыщелком и впадинойнаходится мягкотканный диск. Дискпоглощает удар, возникающий при жевании и других движениях.
Учитывая сочетание трехмерных и синхронизированных движений суставы ТС (правый и левый) являются самыми сложными суставами в нашем теле. Они также отличаются по биологическому составу от других несущих вес суставов, таких как тазобедренный или коленный.
Что такое височно-нижнечелюстные нарушения?
Височно-нижнечелюстные расстройства (ВНЧС) — это сложный и плохо изученный комплекс заболеваний, характеризующийся болью в челюсти и окружающих тканях и ограничением движений челюсти. Травмы и другие состояния, которые регулярно влияют на другие суставы тела, например, артрит, также влияют на височно-нижнечелюстной сустав. В процесс может быть вовлечен один или оба сустава, и, в зависимости от степени тяжести, это может повлиять на способность человека говорить, жевать, глотать, делать мимику и даже дышать.Расстройства, связанные с мышцами челюсти, также включены в рубрику TMD. Они также могут сопровождаться проблемами с челюстным суставом (щелчки или крепитация) или возникать самостоятельно.
Ученые обнаружили, что большинство пациентов с ТМД могут также испытывать болезненные состояния в других частях тела.
Эти коморбидные состояния включают синдром хронической усталости, хроническую головную боль, хроническую головную боль, эндометриоз, эндометриоз, фибромиалгию, фибромиалгию, интерстициальный цистит, синдром раздраженного кишечника, синдром раздраженного кишечника, синдром раздраженного кишечника , синдром раздраженного кишечника, боль в спине , боль в спине, нарушения сна , нарушения снаи вульводиния.
Они считаются сопутствующими заболеваниями, поскольку встречаются вместе чаще, чем можно объяснить. Кроме того, эти условия имеют и другие общие характеристики. Эти результаты стимулируют исследования общих механизмов, лежащих в основе всех этих коморбидных состояний. Действительно, дальнейшие исследования показывают, чтоTMDs — это сложное заболевание, как гипертония или диабети включает в себя генетические, экологические, поведенческие и гендерные факторы. Обратите внимание, что многие из упомянутых сопутствующих заболеваний более распространены или встречаются исключительно у женщин.
Кто затронут?
Приблизительно 12% населения или 35 миллионов человек в Соединенных Штатах сегодня страдают от TMD. Этими расстройствами страдают как мужчины, так и женщины, причем большинство нуждающихся в лечении — женщины детородного возраста. Соотношение женщин и мужчин увеличивается по мере тяжести симптомов и приближается к 9 женщинам на каждого мужчину при нарастающих ограничениях в движениях челюсти и непрекращающейся боли.
Каковы причины?
Сложность лечения TMD заключается в том, что причин может бытьнесколько— а также в случаях, когда не удается найти очевидную причину. Известны следующие причины:
- аутоиммунные заболевания (при которых собственные иммунные клетки организма атакуют здоровые ткани)
- инфекции
- травмы челюстной области
- стоматологические процедуры (включая длительное открывание рта)
- установка дыхательной трубки перед операцией
- различные формы артрита (ювенильный ревматоидный)
Кроме того, существуютгенетические, гормональные и экологические факторы, которые могут повышать риск развития ТМД. Исследования показали, что определенный генетический вариантповышает чувствительность к боли, и этот вариант оказался более распространенным среди пациентов с ТМД, чем среди населения в целом. Наблюдение, что проблемы с челюстью часто встречаются у женщин детородного возраста, также привело к исследованиям по определению роли женских половых гормонов, особенно эстрогенов, в возникновении ТМД. Факторы окружающей среды, такие как жевательная резинка или неправильное положение челюсти (осанка), например, мобильный телефон, перекинутый через плечо, также могут способствовать развитию ТМД. Певцы и музыканты, например, скрипачи, также могут быть подвержены этому заболеванию из-за растяжения или позы головы и шеидля удержания инструмента.
Каковы симптомы?
Боль при височно-нижнечелюстном расстройстве часто описывается как тупая, ноющая, приходящая и уходящая боль в челюсти и прилегающих областях. Однако некоторые люди не сообщают о значительной боли, но при этом испытываютпроблемы с движением челюстей. Симптомы могут быть следующими:
- боль в мышцах челюсти
- Боль в шее и плечах
- хронические головные боли
- мышечная ригидность при открывании рта
- ограниченное движение или блокировка открывания рта
- боль в ушах, давление, глухота, звон в ушах (тиннитус)
- болезненные щелчки, треск или шум в челюсти при открывании или закрывании рта
- закрытие, которое «не чувствуется»
- головокружение
- проблемы со зрением
Следует помнить, что щелчок или дискомфорт в челюсти или жевательных мышцах , если он возникает время от времени, является обычным явлением и не всегда является причиной для беспокойства. Часто проблема проходит сама по себе через несколько недель или месяцев. Однако, если боль сильная и длится более пары недель, обратитесь к гнатологу.
Кого следует посетить?
Если вы думаете, что у вас ТМД, обратитесь к гнатологу, чтобы исключить некоторые заболевания, которые могут имитировать ТМД. Например, лицевая боль может быть симптомом многих заболеваний, таких как инфекции пазух или ушей, кариозные зубы или абсцессы, различные виды головной боли, лицевая невралгия (боль, связанная с лицевым нервом) и даже, к сожалению, опухоли. Другие заболевания, такие как синдром Элерса-Данлоса, дистония, болезнь Лайма и склеродермия, также могут повлиять на функцию TMJ.
В Италии существует стоматологическая специальность, гнатология, квалифицированных специалистов, обученных уходу и лечению TMD, а научные общества разработали установленные стандарты ухода в клинической практике. Остерегайтесь, потому что, хотя ряд медицинских учреждений рекламируют себя как «специалисты по ТМД», многие из более чем50 различных методов лечения, доступных сегодня, не основаны на научных данных. Эти поставщики практикуют в соответствии содной из многих различных школ мысли о том, как лучше лечить TMD. Это означает, что для пациента может быть трудно найти правильное лечение. Однако сначала займитесь самообразованием. Информированные пациенты могут лучше общаться с медицинскими работниками, задавать вопросы и принимать обоснованные решения.
Пациентам рекомендуется обратиться к стоматологу, который разбирается в заболеваниях опорно-двигательного аппарата (поражение мышц, костей и суставов) и обучен лечению болезненных состояний; особенно если боль становится хронической и мешает повседневной жизни.
Сложные случаи, часто характеризующиеся хронической и сильной болью, дисфункцией челюсти, сопутствующими заболеваниями и снижением качества жизни, скорее всего, потребуютучастия команды врачей из таких областей, как неврология, ревматология, обезболивание и других специальностей для диагностики и лечения.
Дифференциальная диагностика
Авторитетные и разнообразные научные общества считают, что диагноз ТМД или связанных с ним орофациальных болевых состояний должен основываться, прежде всего, на информации, полученной из анамнеза пациента и тщательного клинического осмотра головы и шеи. Во время осмотра можно отметить, испытывает ли пациент боль при легком надавливании на ротовой сустав или жевательные мышцы. История болезни (анамнез) пациента не должна ограничиваться только зубами (зубы и их окклюзия) или только головой и шеей, скорее необходимо составить полную медицинскую карту, чтобы выявить наличие у пациента одного или нескольких сопутствующих заболеваний, часто встречающихся у пациентов с ТМД. Также иногда рекомендуется провести анализ крови, чтобы исключить какую-либо патологию как причину заявленной проблемы. Перед любым дорогостоящим диагностическим исследованием всегда рекомендуется получить консультацию гнатолога. Иногда, в дополнение к подробному анамнезу и тщательному клиническому осмотру, рентгенографические исследования могут быть проведены как полезный диагностический инструмент в команде с физиотерапевтом черепно-челюстного сустава. К ним относятся:
- Обычные дентальные рентгенограммы и панорамные рентгенограммы (OPT): На них видны зубы и предлагается обзорный снимок костных структур височно-нижнечелюстного сустава.
- Компьютерная томография (КТ или КТ): обеспечивает более детальное изображение кости, но несколько ограниченный обзор диска и мягких тканей. Он показан, когда на рентгеновском снимке или в проекции сустава ТМ видны некоторые костные изменения.
- Магнитно-резонансная томография (МРТ): позволяет получить изображения суставного диска, а также мышц и других мягких тканей, окружающих сустав.
- Сцинтиграфия (Сцинтиграфия костей): включает в себя инъекцию радиоактивного вещества, которое поглощается клетками костей и показывает, находится ли процесс заболевания в активном или неактивном состоянии.
Однако будьте осторожны, поскольку гнатолог исключает некоторые патологические состояния, которые могут вызывать похожие признаки и симптомы, такие как заболевания TMJ (боль и/или дисфункция челюсти), иможет привести к ошибочному диагнозу. К наиболее распространенным относятся:
- Атипичная невралгия (сосудистая).
- Гипо- и гиперкинезы (аномальные движения челюсти).
- Болезнь Лайма.
- Миозит (воспаление мышц).
- Myositis ossificans (кальцификация в мышце)
- Отит (ушная боль)
- Паротит (воспаление слюнных желез)
- Склеродермия (хроническое затвердение кожи)
- Синусит.
- Височный артериит (воспаление височной артерии)
- Зубная боль.
- Тригеминальная невралгия.
- Синдром Троттера (назофарингеальная карцинома)
Боль и медикаменты
Для многих людей кратковременное применение обезболивающих или нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен, может обеспечить временное облегчение челюстного и мышечного дискомфорта. Если боль сохраняется или становится более сильной, ваш гнатолог может назначить илипротивовоспалительные препараты, мышечные релаксанты, антидепрессанты, чтобы облегчить боль и другие симптомыi. Также важно тесно сотрудничать с вашим лечащим врачом, чтобы вы могли следить за системным действием этих препаратов и консультировать по поводу побочных эффектов и лекарственных взаимодействий.
Укус
Гнатолог может порекомендовать оральный аппарат, также называемый стабилизирующей пластиной или защитной шиной, который изготавливается из твердой акриловой смолы и устанавливается на верхние и нижние зубы. Если рекомендуется установка стабилизирующей пластины, она должна использоваться только в течение короткого периода времени и не должна вызывать постоянных изменений в прикусе (окклюзии). Научные клинические исследования их эффективности в одиночку, а не в сочетании с другими методами лечения, в обеспечении обезболивания, однако, были неубедительными. У некоторых пациентов он может даже способствовать стискиванию зубов, еслимягкийи скрежетанию, и таким образомусиливатьболезненные симптомы. Если шина вызывает или усиливает боль, вы должны немедленно прекратить ее использованиеи обратиться к своему стоматологу. Другой тип пластин, называемый пластиной для репозиции нижней челюсти (MORA), используется для перемещения челюсти вперед или назад. Он предназначен для того, чтобы поставить челюсть в новое положение, и поэтому может вызвать необратимые изменения в прикусе. Это более инвазивная форма лечения.
Операция на суставах (TMJ)
Хирургические методы лечения являются спорными и по возможности их следует избегать. Кондилярное ремоделирование с репозицией и фиксацией диска, выполняемое путем подхода к височно-нижнечелюстному суставу через нижний отдел, следует рассматривать как основной хирургический метод, в то время как дискэктомия (с реконструкцией диска или без нее) и замена протеза должны быть зарезервированы только для исключительных случаев. Не существует долгосрочных клинических испытаний, изучающих безопасность и эффективность хирургического лечения TMD, как и критериев, позволяющих определить людей, которым операция принесет наибольшую пользу. Например, отсутствие реакции на консервативное лечение не означает автоматически, что необходимо более агрессивное лечение, например, операция. Если у вас уже была операция, помните, что повторная операция не всегда является решением проблемы.
Имплантация суставов (TMJ)
Замена височно-нижнечелюстного сустава искусственным трансплантатом должна рассматриваться только в качестве крайней меры. При использовании у пациентов, которые ранее перенесли несколько операций на челюсти, он может улучшить функцию, но исследования показали, что в целом он не приводит к значительному уменьшению боли. Перед проведением такой челюстной операции крайне важно получить другие независимые мнения и полностью понять потенциальные преимущества и значительные риски.
