
Пародонтология — это стоматологическая дисциплина, которая способствует укреплению здоровья человека путем профилактики, диагностики и лечения заболеваний, влияющих на опорные ткани зубов и имплантатов. Поддерживающие ткани включают десну, периодонтальную связку, цемент корня, альвеолярную и базальную кость, а также околоимплантационную жевательную фибромукозу.
Целью пародонтологии является сохранение или восстановление здоровья опорных тканей зубов и имплантатов, что способствует сохранению или улучшению комфорта, жевательной функции, фонации и эстетики пациентов. Основной целью пародонтологии является сохранение естественного зубного ряда.
Пародонтология также занимается заменой утраченных элементов зубов с помощью имплантатов, сохраняя при этом здоровье периимплантов. Заболевания пародонта и периимплантита тесно связаны с образом жизни, вызываются определенными видами бактерий, а на их течение и тяжесть влияют многочисленные местные и системные факторы. Заболевания пародонта делятся на гингивит и пародонтит.
Заболевания, поражающие ткани периимплантита, делятся на мукозит и периимплантит. Периимплантатный мукозит — это обратимое воспаление краевых тканей периимплантата без потери костной опоры. Периимплантит — это воспалительный процесс, который поражает ткани периимплантата, вызывая прогрессирующую потерю опорной кости.
Гингивит поражает маргинальную десну и характеризуется покраснением десневого края, отеком, кровоточивостью при зондировании и иногда увеличением объема десны. Они полностью обратимы и могут предшествовать пародонтиту. Пародонтит включает в себя группу патологий, характеризующихся разрушением опорного аппарата зубов. Клинически они проявляются потерей прикрепления и кости, образованием карманов и иногда образованием углублений. Характерным признаком пародонтита является потеря прикрепления. Разрушение опорных тканей зубов, вызванное пародонтитом, в большинстве случаев необратимо.
Пародонтит классифицируется на:
— ранний пародонтит, развивающийся в молодом возрасте;
— пародонтит взрослых, развивающийся после 35 лет;
 Аглиетта Марко
Аглиетта Марко
Заболевания пародонта элементов зуба могут быть организованы в соответствии с классификацией, принятой Американской академией пародонтологии
A. Поражения десен, вызванные зубным налетом
B. Поражения десен, не вызванные налетом
II. Хронический периодонтит (легкий: 1-2 мм CAL; умеренный: 3-4 мм CAL; тяжелый: > 5 мм CAL)
B. Обобщенный (> 30% вовлеченных участков)
III. Агрессивный периодонтит (легкий: 1-2 мм CAL; умеренный: 3-4 мм CAL; тяжелый: > 5 мм CAL)
B. Обобщенный (> 30% вовлеченных участков)
IV. Пародонтит, вызванный системным заболеванием
A. Связанные с гематологическими заболеваниями
B. Связано с генетическими нарушениями
C. Неправильно идентифицирован
V. Некротизирующий периодонтит
A. Некротизирующий язвенный гингивит
B. Некротизирующий язвенный периодонтит
VI. Пародонтальные абсцессы
A. Абсцесс десны
B. Пародонтальный абсцесс
C. Перикоронарный абсцесс
VII. Пародонтит, связанный с эндодонтическими нарушениями
A. Сочетанные эндо-пародонтальные поражения
VIII. Развитие или приобретение пародонтологических заболеваний
A. Локализованное состояние, вызывающее повышенное накопление зубного налета на участке, приводящее к поражению пародонта
B. Деформация мукогингивальной ткани, приводящая к образованию налета вокруг зуба элемент
C. Деформации слизистой оболочки десны, приводящие к образованию зубного налета в беззубой области
D. Пародонтит вследствие окклюзионной травмы
Классификация периимплантита, предложенная Фрумом и Розеном в Международном журнале пародонтологии и восстановительной стоматологии в 2012 году
— инициальный: PD>4 мм с кровотечением и/или нагноением, потеря кости менее 25% от длины имплантата.
— умеренная: PD>6 мм с кровотечением и/или нагноением, потеря кости от 25% до 50% длины имплантата.
— тяжелая: PD>8 мм с кровотечением и/или нагноением, потеря кости >50% длины имплантата.
Исследования выявили связь между этническим происхождением и заболеваниями пародонта. В США распространенность пародонтоза у афроамериканцев выше, чем у латиноамериканцев и нелатиноамериканцев европейского происхождения. В израильской популяции лица йеменитского, североафриканского, азиатского или средиземноморского происхождения имеют более высокую распространенность заболеваний пародонта, чем лица европейского происхождения.
Бактерии, участвующие в возникновении заболеваний пародонта
Патогенные бактерии (преимущественно грамотрицательные анаэробы) играют фундаментальную роль в возникновении и прогрессировании заболеваний пародонта, объединяясь в биопленки (зубной налет) и действуя синергетически со стратегиями колонизации в пародонтальном кармане, которые объединяют их в комплексы, недавно переклассифицированные по Сокрански. Основные патогены, ответственные за возникновение и прогрессирование заболеваний пародонта, относятся к группе, называемой Красным комплексом:
— Aggregatibacter actinomycetemcomitans
— Porphyromonas gingivalis
— Tannerella forsythensis
— Peptostreptococcus micros
— Treponema denticola
Присутствие этих бактерий преимущественно связано с развитым пародонтитом (карманы глубиной не менее 6 мм) и периимплантитом. Корреляция между глубиной кармана и кровоточивостью при зондировании при наличии этих бактерий очень тесная. Более высокая концентрация этих бактерий связана с постепенным увеличением глубины кармана.
Наличие бактерий, принадлежащих к Оранжевому комплексу, таких как:
Fusobacterium nucleatum
Prevotella intermedia
Campylobacter rectus
чаще связано с начальными или умеренными формами пародонтита, или на стадиях заживления. Более того, эти бактерии, по-видимому, предшествуют колонизации красного комплекса, и их одновременное присутствие часто встречается в глубоких карманах.
Диагностика гингивита, пародонтита и периимплантита
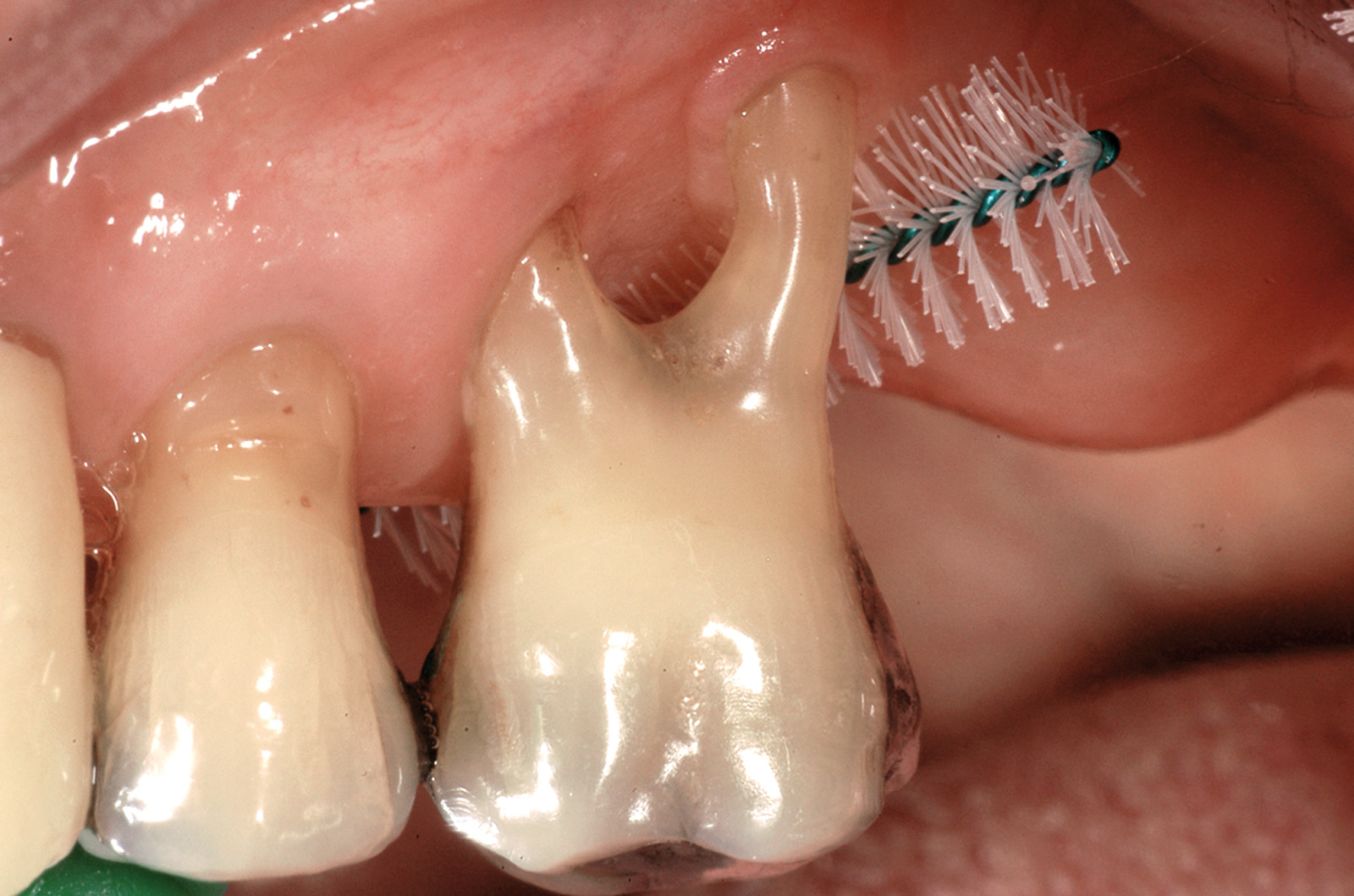
Для того чтобы поставить диагноз гингивита и пародонтита, необходимо основываться на том, что мы знаем и что нам говорит литература, чтобы провести клиническое исследование и спросить пациента о том, что необходимо для определения патологических картин, которые являются объектом нашей оценки. Подход, кратко изложенный здесь, — это то, что подчеркивает и предлагает руководство Итальянского общества пародонтологии.
Диагностика заболеваний пародонта должна проводиться всеми стоматологами, на всех пациентах, на всех зубах, с применением соответствующих методов. Пародонтологическая диагностика включает в себя интерпретацию и обработку данных, полученных в результате сбора анамнеза и объективного осмотра; при наличии показаний дополняется рентгенографическими и лабораторными исследованиями.
1.Медицинская и стоматологическая-пародонтологическая история
Некоторые факторы, которые могут влиять на возникновение и прогрессирование заболеваний пародонта, следующие:
— некоторые препараты, влияющие на увеличение объема десны (нифедипин, дифенилгидантоин,
— диабет и некоторые редкие системные заболевания
— топография, цвет и форма десны, слизистой оболочки и структур отжига
— наличие бактериального налета
— наличие факторов, удерживающих зубной налет (зубной камень, кариес, переполненные реставрации, неправильное положение и
Подвижность зубов может увеличиться в результате заболевания пародонта. Должен быть
быть дифференцированно диагностирован с другими причинами гипермобильности, такими как окклюзионная травма, снижение
уменьшение объема опорной ткани, текущее ортодонтическое лечение.
Зондирование — это фундаментальный диагностический маневр для оценки состояния здоровья или болезни
Ткани пародонта. Она выполняется с помощью пародонтального зонда путем приложения силы
приблизительно 30 грамм, по окружности каждого элемента зуба между зубом и десной.
Опрос позволяет выявить :
— Глубина десневых бороздок и/или пародонтальных карманов
— уровень клинической привязанности
— вовлечение фуркаций
— наличие поддесневого зубного камня и/или неконгруэнтных реставраций
Эндоральное периапикальное рентгенографическое исследование проводится в тех случаях, когда оно позволяет получить новые
информация, необходимая для постановки диагноза и/или составления плана лечения.
4. Лабораторные исследования
У лиц, у которых пародонтологическая диагностика выявляет наличие очень тяжелого пародонтита,
особенно при ранних формах или формах, связанных с системными патологиями, могут быть показаны дополнительные лабораторные исследования. Их использование оправдано, если их результаты могут изменить или уточнить лечение.
В некоторых конкретных клинических ситуациях микробиологическое исследование может быть полезным для руководства
антимикробная терапия. Культуральные тесты являются единственными микробиологическими тестами, которые
выполнить антибиограмму.
Тесты могут быть использованы для мониторинга раннего и быстро развивающегося периодонтита
быстрое развитие. Положительный результат теста указывает на повышенный риск заболевания, но не указывает с уверенностью на больные участки. Отсутствие патогенных видов в карманах указывает на стабильное состояние участка.
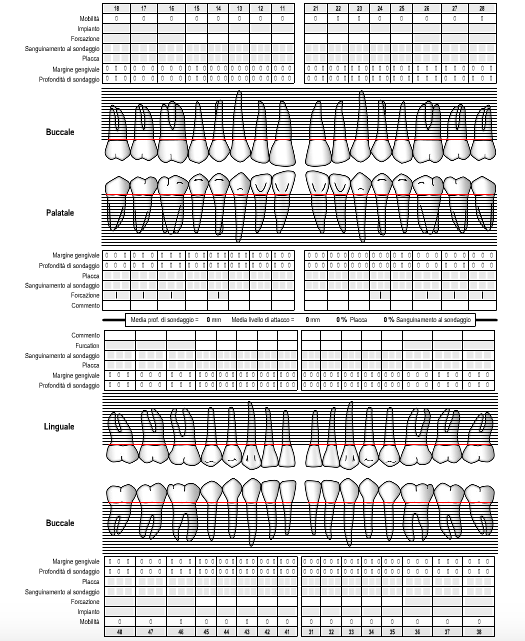
Пародонтологическая карта
Составление медицинской карты — это этап, имеющий центральное значение в контексте любого медицинского учреждения, будь то государственное или частное.
В стоматологической сфере правильное составление и ведение истории болезни имеет основополагающее значение.
После первоначальной оценки проблемы стоматологу может быть целесообразно использовать определенные файлы, специально разработанные для предлагаемого типа реабилитации. Поэтому будут разработаны карты для консервативной стоматологии, эндодонтии и несъемного протезирования; карты для съемных протезов и для пациентов с имплантатами. Совершенно другая категория представлена стоматологическим досье, которое имеет стоматологическую основу и связано с досье врача общей практики и дерматолога.
В повседневной практике заболевания пародонта имеют свои особенности: они могут проявляться в разных формах и с разной степенью тяжести, но все же это хроническое дегенеративное заболевание. Кроме того, она требует прочных отношений с пациентом и постоянного и эффективного контакта с ухаживающим лицом.
Пародонтологическая медицинская карта, следовательно, также должна иметь четкую структуру, которую можно разделить на три раздела.
Прежде всего, поскольку заболевания пародонта являются многофакторной патологией, не следует недооценивать информацию о возрасте пациента, его образовании или статусе занятости. Очень важны данные об испорченных привычках, в первую очередь о курении.
Очевидно, что после этого следует тщательно изучить ближайший и отдаленный патологический анамнез пациента, чтобы оценить сопутствующие заболевания (классическим примером является сахарный диабет), которые могут, с одной стороны, ухудшить прогноз, а с другой — негативно повлиять на лечение. Следует также изучить фармакологический анамнез.
Далее оценка становится более конкретной, и задается ряд чисто пародонтологических вопросов: во-первых, явился ли пациент на такую оценку спонтанно или был направлен лечащим врачом или коллегой-стоматологом. Поскольку заболевания пародонта имеют тенденцию к семейному характеру, стоит поинтересоваться, не теряли ли родители, бабушки и дедушки зубы в молодом возрасте. Нелишним будет также спросить пациента, какой зубной щеткой он пользуется и с какой техникой, а также проверить, не предъявляет ли он таких жалоб, как кровоточивость или боль в деснах, чувствительность зубов или неприятный запах изо рта.
Подобные вопросы позволяют лучше понять уровень информированности пациента и, следовательно, насколько он готов пройти сложный диагностический и терапевтический путь.
Очевидно, что эта первая оценка, проводимая даже без открытия рта пациента, имеет много преимуществ. Досье уже содержит ряд сведений, которые в любом случае были бы исследованы на более позднем этапе. Иногда врач уже в состоянии сформулировать первоначальную диагностическую гипотезу. Наконец, пациент вполне способен понять профессиональный аспект; это может быть первым шагом к терапевтическому компромиссу.
Здесь вы можете заполнить пародонтологическую карту онлайн.
Вторая часть диаграммы полностью посвящена клиническим рамкам и терапевтическому пути.
Прежде всего, стоматолог может принять решение о проведении скринингового обследования в первое посещение — например, PSR — для прикрепления к карте.
Или же, в зависимости от своей пародонтологической подготовки, он или она перейдет непосредственно к реальной объективной клинической оценке.
В первую очередь следует указать отсутствующие элементы и любые имплантаты, установленные в качестве замены. После описания клинического состояния мягких тканей (бледно-розовые или красные отечные десны) можно приступать к собственно осмотру.
Будут оценены индексы бляшки и кровоточивости, что очень важно во время лечения, особенно хирургического.
Затем все сайты будут прозондированы. В этом смысле, если каждый раз действовать одинаково (например, начать с верхней вестибулярной дуги, продолжить палатально и затем перейти к нижней дуге), это облегчит ассистенту задачу записи значений. Это позволит сэкономить время, не влияя на клинические результаты.
В дополнение к значениям глубины зондирования в миллиметрах — значения более 4 должны быть отмечены красным цветом — необходимо определить (и измерить) все углубления десны и задействовать борозды. Что касается последнего, то гравитация может быть определена количественно, обычно со значением от 1 до 3, с помощью специального зонда, называемого зондом Наберса.
Последний тест, который необходимо провести, касается подвижности зубов и, возможно, окклюзионной травмы.
Существуют виртуальные папки с открытым исходным кодом, разработанные для ускорения выполнения этого этапа диагностики, при этом делая результаты более четкими и удобными для использования. Один из них, размещенный на веб-странице http://www.periodontalchart-online.com/uk/index.asp, был составлен кафедрой пародонтологии Бернского университета.
На рынке представлено и гораздо более сложное программное обеспечение, которое позволяет сохранятьдиаграммыдаже наряду с цифровым рентгенографическим статусом и сделанными внутриротовыми снимками. Преимущества цифровых технологий неоспоримы и при оформлении медицинской документации.
Третья часть папки может представлять сильную изменчивость в плане количества.
На основании окончательного диагноза здоровья пародонта, оцененного на исходном уровне, здесь будет назначено лечение. Это будет заключаться, прежде всего, в каузальной терапии и мотивации к гигиене полости рта.
На более поздней стадии, при необходимости, планируются хирургические вмешательства на наиболее скомпрометированных участках: к карте необходимо приложить формы информированного согласия, составленные пациентом.
Каждое последующее пародонтологическое зондирование и индекс должны быть указаны; соответствующее лечение будет отмечено в клиническом дневнике.
Наконец, в конце терапии, при условии, что пациент вылечился или, по крайней мере, компенсировался, начинается фаза поддержания. Стоматолог или гигиенист обязан вести учет всех последующих посещений.
Пародонтологическая карта, таким образом, имеет большое значение не только с медико-правовой, но, прежде всего, с клинической точки зрения, именно потому, что она часто содержит информацию об очень длинных и сложных планах лечения. Врач должен быть очень осторожен при его составлении и хранении. Цифровые технологии могут стать лучшим ответом на эти потребности.
Причинная терапия гингивита, пародонтита и периимплантита
Каузальная терапия является основополагающей для любого пациента, как для тех, чьи процессы, подлежащие лечению, подрывают здоровье пародонта, так и для здоровых людей.
Sidp, Итальянское общество пародонтологии, определяет в этих пунктах фундаментальные элементы для правильного лечения людей с пародонтитом и гингивитом; особое внимание уделяется людям из группы риска (курильщикам и диабетикам), не забывая, однако, о важности этих маневров для любого здорового человека.
— Информация, обучение и мотивация пациента к правильной ежедневной гигиене полости рта в домашних условиях.
— Информация о пациенте должна включать ряд адекватных указаний на клиническую историю заболеваний пародонта, начиная с наблюдения за полостью рта и объяснения методов диагностики и терапевтических протоколов, используемых стоматологом.
-Удаление бактериального налета и наддесневого и поддесневого зубного камня с помощью ультразвуковых методов удаления налета и использования ручных инструментов, кюреток (Scaling and rootplanig или Rootplaning
-Инструкции по гигиене полости рта должны охватывать соответствующие методы механического удаления бактериального налета из полости рта, использование зубной щетки и инструментов для очистки аппроксимальных поверхностей.
— Механический контроль наддесневого зубного налета может быть дополнен химическим контролем, однако следует помнить, что в долгосрочной перспективе химические средства против зубного налета демонстрируют снижение пользы и появление нежелательных эффектов.
— Хлоргексидин является наиболее эффективным средством против зубного налета и показан, когда пациент не может правильно выполнять механические маневры по гигиене полости рта.
— Контроль факторов, влияющих на развитие болезни, таких как курение и диабет.
Информация для пациентов должна затрагивать некоторые поведенческие аспекты, чтобы повлиять на потенциально модифицируемые факторы риска, такие как курение и системные заболевания (сахарный диабет)
— Устранение наддесневых и поддесневых факторов, удерживающих зубной налет, таких как пломбы и края протезов, переполненные кариесом, зубным камнем, загрязненным корневым цементом, для облегчения гигиенических маневров в полости рта и восстановления денто-десневой анатомии, благоприятной для контроля зубного налета.
— Полировка и отделка поверхностей зубов.
Ожидаемые результаты причинной терапии включают:
Повышение уровня сотрудничества и участия пациентов.
— Значительное и стабильное снижение количества бактериального налета и зубного камня, откладывающегося на поверхности зубов (менее 30%).
— Устранение или уменьшение клинических признаков краевого воспаления (таких как покраснение, отек и кровотечение).
Полное руководство по sidp можно найти здесь
Хирургическая терапия пародонтита и периимплантита
Хирургическая терапия для устранения и/или уменьшения карманов
Хирургическое лечение следует рассматривать как вспомогательное средство к причинной терапии и нехирургической механической терапии.
Различные хирургические методы должны оцениваться, прежде всего, по их способности уменьшить глубокие карманы и исправить другие ситуации, способствующие накоплению бактериального налета, такие как изменения в архитектуре десны и костной ткани или вовлечение бороздок. Карманы с глубиной зондирования более 5 мм имеют в 12 раз более высокий риск рецидива, чем карманы менее или равные 4 мм. Многокорневые зубы с поражением фуркации имеют более высокий риск потери 151 зуба, чем зубы без поражения фуркации.
Основной целью хирургического лечения является облегчение домашней гигиены полости рта путем создания соответствующей этой цели морфологии десны, костной ткани и зубов. Несколько хирургических процедур в различном сочетании позволяют изменить анатомию десны/кожи/зуба. Хирургическое лечение может быть использовано для восстановления биологических размеров и оптимизации работы консервативных и ортопедических реставраций.
Ожидаемые результаты хирургической терапии :
— уменьшение кровотечения при зондировании;
— уменьшение глубины зондирования;
— изменения в клиническом уровне привязанности;
— рецессия маргинальной ткани.
Регенеративная хирургическая терапия
Целью регенеративной хирургии является получение прироста опорной ткани вокруг зубных элементов, сильно скомпрометированных пародонтозом. Эта цель может быть достигнута только в случае успешного проведения каузальной терапии и корневого планирования.
Наиболее надежной и эффективной процедурой является направленная регенерация тканей путем применения физического барьера для исключения эпителия десны и соединительных клеток на этапе заживления хирургической раны. В настоящее время можно использовать как резорбируемые, так и нерезорбируемые мембраны.
Прирост поддерживающей ткани также может быть достигнут за счет использования аутологичных или банковских костных трансплантатов (литература по этой теме основана на исследованиях, проведенных в США, откуда в настоящее время импорт не разрешен). Регенеративные хирургические процедуры могут быть применены с предсказуемыми клиническими результатами при угловых костных дефектах.
Ожидаемые результаты регенеративной терапии включают:
— уменьшение глубины зондирования;
— получение клинического уровня атаки;
— маргинальная рецессия тканей.
Хирургия слизистой десны
Мукогингивальная хирургия включает комплекс процедур, направленных на исправление дефектов морфологии, положения и/или количества мягких тканей пародонта. Эти дефекты можно лечить с помощью лоскутов или пересадки тканей. Основными показаниями являются покрытие открытых поверхностей корней и увеличение объема и количества десневой ткани для эстетических, ортопедических или ортодонтических нужд;
Ожидаемые результаты мукогингивальной терапии включают:
— получение клинического уровня привязанности;
— устранение или уменьшение краевых спаек тканей;
— увеличение кератинизированной ткани;
Повышенный риск гингивита, пародонтита и периимплантита у лиц с диабетом
Распространенность пародонтита выше, а его симптомы более выражены у лиц с диабетом по сравнению с недиабетиками. Состояния полости рта, часто наблюдаемые у пациентов с диабетом, включают кариес, ксеростомию (сухость во рту), потерю зубов, гингивит, хейлит, повышенный уровень глюкозы в слюне и пародонтит.
