Долгосрочный успех импланто-протезной реабилитации зависит не только от клинических, диагностических и хирургических предпосылок, но и от правильного выполнения протокола технического обслуживания. Это означает, прежде всего, индивидуализацию интервалов контроля и выбор наиболее подходящих инструментов для конкретного пациента в динамичном процессе непрерывной мотивации, направленной на получение его сотрудничества в домашней гигиене полости рта.
Как мы уже видели, для успешной реабилитации существует три основных этапа:
- проектирование протезного изделия;
- мотивация пациента и обучение домашней гигиене;
- отзыв о периодическом техническом обслуживании.
На этапе проектирования протеза необходимо предусмотреть правильное расстояние между десневым краем и ортопедической конструкцией, чтобы обеспечить прохождение зубной нити и интерпроксимальной щетки, а также легкий доступ к трансмукозальному компоненту имплантата для выполнения маневров по гигиене полости рта (рис. 2). В случае элементов, которые не имеют отдельных креплений, а соединены балочными системами, расстояние между десневым краем и соединительной балкой должно быть таким, чтобы избежать застойных отложений, которые могут вызвать воспаление мягких тканей.
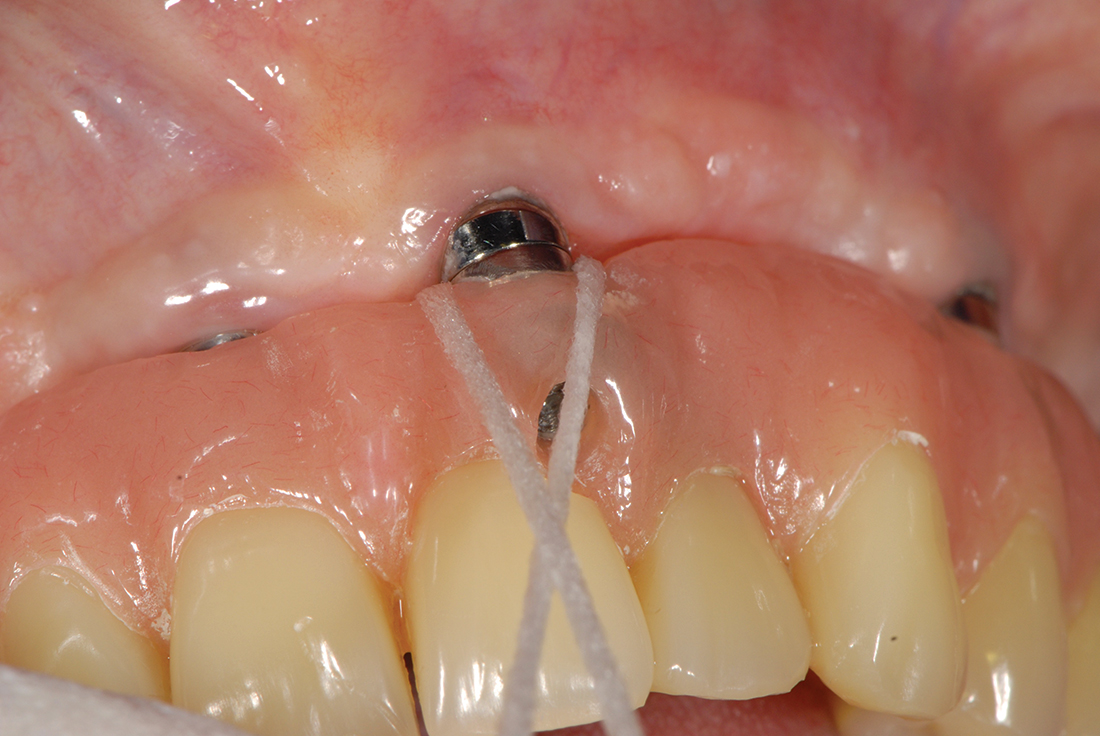
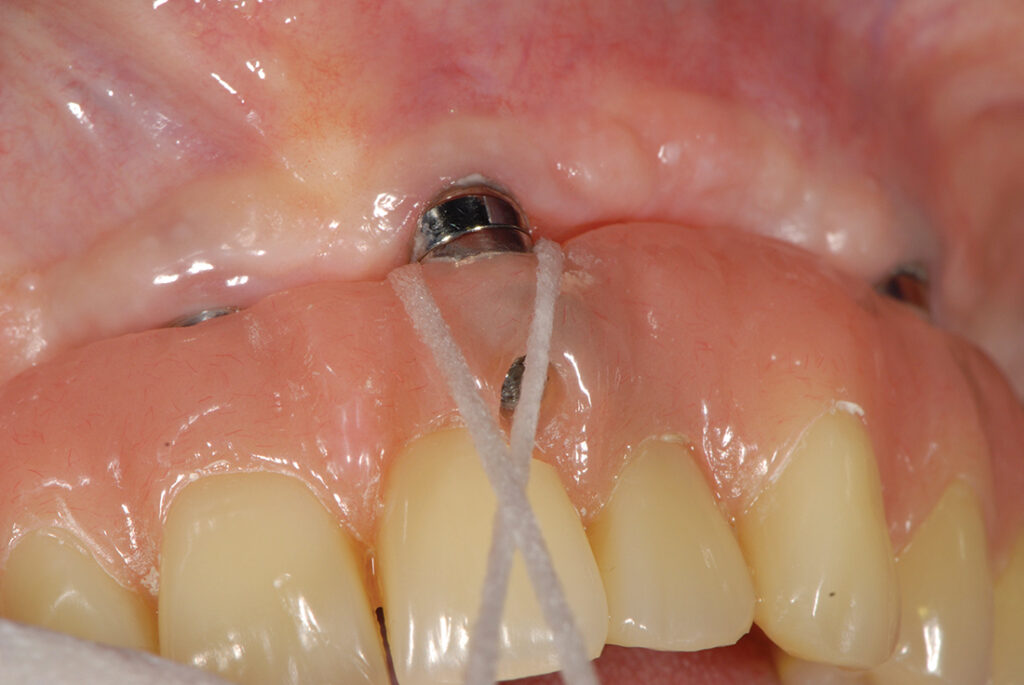 Рис. 1 Домашняя очистка трансмукозального компонента имплантата.
Рис. 1 Домашняя очистка трансмукозального компонента имплантата.
Поверхности протеза должны быть гладкими и не иметь неточностей или трещин, так как они могут стать вместилищем бактериального налета.
Протокол отзыва должен быть направлен на то, чтобы донести до пациента важность оптимальной домашней гигиены полости рта как на дооперационном, так и на послеоперационном этапах вплоть до протезирования на этапе реабилитации. Прием у врача позволяет оценить степень сотрудничества пациента и в то же время мотивировать его к повторному введению гигиенических инструкций, выбирая наиболее подходящие для конкретной ситуации инструменты. Это динамичный процесс постоянной мотивации, так как домашнее обучение гигиене полости рта должно обязательно сопровождаться изменениями на различных этапах.
- Предхирургический этап с оценкой и подготовкой пациента, а также проведение антитабачного консультирования.
- Хирургический этап: во время операции важно получить хирургические данные, касающиеся установки имплантатов и типа установленных имплантатов.
- Послеоперационный этап: во время операции важно проинструктировать пациента о новых домашних процедурах гигиены полости рта для предотвращения инфекций.
- Этапы протезирования, временного и окончательного, поддержка и сопровождение пациента во время изменений, которые могут затруднить выполнение им новых приемов домашней гигиены.
- Поддержание ожидаемых результатов с помощью протоколов профилактики и персонализированных программ обследования.
Периодические отзывы
Рекомендуется провести первую процедуру на следующей неделе после операции по установке имплантата и далее раз в две недели до полного заживления участка и демонстрации пациентом способности контролировать бактериальный налет. После завершения этапа протезирования отзыв можно проводить каждые 3 месяца в сочетании с клиническими и рентгенологическими осмотрами, запланированными стоматологом.
Во время встреч по мотивации пациента важно:
- оценка привычных гигиенических маневров. С этой целью полезно, чтобы пациент мог сам оценить уровень гигиены (например, с помощью детекторов зубного налета); также стоит помнить, что точки, наиболее подверженные риску, расположены в местах выхода слюнных желез, на что необходимо указать пациенту, чтобы проверка была целенаправленной;
- оптимизация использования наиболее подходящих инструментов;
- адаптация гигиенической техники к конкретным условиям реабилитации;
- инструктаж и внедрение новых устройств, максимально упрощая их использование;
- проверка эффективности обучения использованию внедренных новых инструментов;
- мотивационное подкрепление в случае плохой или скромной ловкости, предлагая доступность и приглашая пациента сообщить о возникших трудностях;
- элементы управления сначала близко друг к другу, а затем с интервалом в зависимости от субъективных результатов.
Скрупулезная профессиональная гигиена элементов имплантата легче достижима после снятия протеза, если он съемный (рис. 2), где часто можно наблюдать обильные отложения налета и зубного камня в нижней части и на абатментах имплантата.
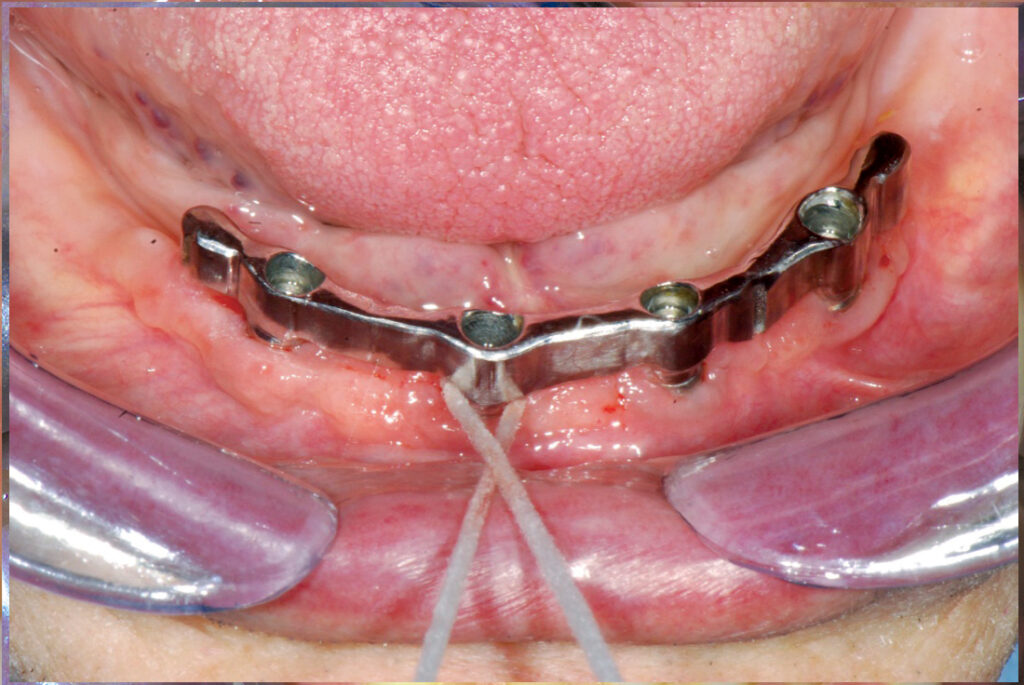 Рис. 2 Удаление артефакта протеза.
Рис. 2 Удаление артефакта протеза.
Сеанс профессиональной гигиены полости рта над или под десной с использованием механических или ручных инструментов завершается полировкой.
Важно проверить, по возможности, соединение между фиксатором и трансмукозальным компонентом, поскольку, даже если оно точное, оно может представлять собой наиболее уязвимое место для удержания зубного налета (1). Хорошие базовые знания конструкций имплантатов позволяют гигиенисту перехватить любые механико-функциональные проблемы системы «крепление-абатмент» и протеза.
Биомеханические трудности протеза, такие как перелом, могут свидетельствовать о чрезмерной окклюзионной нагрузке и привести к резорбции периимплантатной кости (2). Поэтому протез необходимо периодически тщательно осматривать, чтобы потеря функции не поставила под угрозу повторную имплантацию.
Постоянный мониторинг периимплантатных тканей рекомендуется для раннего выявления заболеваний периимплантатов и долгосрочного успеха имплантатов.
Сеанс технического обслуживания может быть организован в четыре фазы:
- посещение и повторная оценка места имплантации (VRS);
- мотивация, перестройка, инструментарий (MRS);
- лечение инфицированных участков, если необходимо (IST);
- полировка и гигиена отзыв программирование.
Клинические показатели здоровья периимплантита
При контроле оцениваются следующие параметры.
- Индекс зубного налета (PI или IP): Стоматологический гигиенист должен клинически определить наличие наддесневой бактериальной биопленки и указать это в карте. Врач должен сам определить наиболее подходящий метод для упрощения своей клинической практики (3). Существуют количественные индексы, выраженные в процентах, или визуальные индексы, выражающие образование как незначительное, умеренное или чрезмерное (4).
- Кровотечение при зондировании (BOP): Кровотечение при зондировании, как известно, является явным симптомом воспалительного состояния периимплантатных тканей. Зондирование проводится с помощью обычного пародонтального зонда с легким давлением 0, 25 Н (5). Он не вызывает повреждения тканей периимплантата, но является ценным параметром в диагностике заболеваний периимплантата (6), а его отсутствие свидетельствует о здоровье и стабильности пародонта (7).
Обнаружение кровотечения при маневре глубины зондирования (8) и нагноения должно проводиться со всех сторон периимплантатных поверхностей (мезиальной, средней и дистальной буккальной; мезиальной, средней и дистальной язычной). - Наличие нагноения (SUPP): Нагноение является признаком активной периимплантатной инфекции, которая может привести к разрушению коллагеновых волокон и даже к некрозу тканей. Этот процесс приводит к образованию гноя, развитию нагноения, а иногда даже к образованию свища. Нагноение затем связано с эпизодами активного разрушения тканей, что указывает на наличие периимплантита, в результате чего уровень кости ≥ 3 оборотов (9), что требует антиинфекционной терапии (местной или системной антибиотикотерапии) (10). Рентгенографическое исследование позволяет определить здоровье имплантата и любую потерю кости около имплантата.
- Глубина зондирования (PPD): в здоровых условиях кончик зонда определяет наиболее апикальное расширение эпителиального барьера (11). Толщина эпителиального барьера составляет 2-3 мм, поэтому глубина зондирования в этих местах должна быть ≤ 3 мм. В местах, пораженных периимплантитом, зонд будет проникать апикально к эпителию и достигать основания воспалительного поражения на альвеолярном гребне с последующим увеличением глубины зондирования. Научное сообщество спорит о целесообразности такого определения при отсутствии клинических признаков воспаления, однако многочисленные экспериментальные исследования показали, что даже слабое воспаление вокруг имплантатов связано с усиленным зондированием, которое со временем может привести к потере прикрепления и костной опоры (12).
- Подвижность: Возможная подвижность начинает появляться после потери остеоинтеграции имплантата, сигнализируя о начале осложнений, требующих дифференциальной диагностики стоматологом. Возможная подвижность может также зависеть от потери соединения интерфейсного винта между протезом и абатментом, в случае коронок с винтовой фиксацией, или между абатментом и фиксатором, в случае цементируемых коронок. Роль гигиениста на этом этапе заключается в осмотре компонентов протеза, проверке отсутствия ослабления фиксирующих винтов, переломов, децементации или зазоров между конструкциями, которые могли бы дать клинические признаки подвижности.
Микробиологическое тестирование
Микробиологическое исследование показано при периодических повторных осмотрах через 2 года после реабилитации, так как оно полезно для мониторинга состояния периимплантатной ткани в связи с кровотечением (15). Процедура включает в себя взятие микробиологических образцов из мест установки зубов и имплантатов для выявления наличия определенных пародонтопатогенных видов бактерий (например, Actinomycetemcomitans, Aggregatybacter, Prevotella intermedia, Porphyromonas gingivalis и Treponema denticola).
Причинная терапия
На осмотрах стоматолог-гигиенист должен удалять любые бактериальные отложения, как мягкие (зубной налет), так и твердые (зубной камень). Кажется, что зубной камень на поверхности имплантатов прилипает менее прочно, чем на естественных зубах, хотя можно обнаружить более или менее обильные отложения.
Во время процедуры гигиенист стоматологический должен делать короткие движения, сохраняя легкое давление, чтобы избежать травмирования нежной периимплантатной борозды.
При введении инструмента в лунку рабочий конец должен быть закрыт против плеча имплантата, а затем открыт под углом не более 45°, после преодоления отложений зубного камня, как это делается при процедуре строгания корня. Горизонтальные, косые или вертикальные движения следует выполнять в зависимости от распределения отложений.
Протезы иногда могут ограничивать доступ к ультразвуковым или соническим инструментам, и по рекомендации стоматолога может быть полезно удалить их для облегчения доступа. Если ультразвуковые инструменты используются на поверхностях имплантатов, необходимо установить соответствующие пластиковые или резиновые клеммы.
Как показано в многочисленных клинических исследованиях, обычная аэрополировка имеет противопоказания из-за абразивного эффекта бикарбонатных порошков.
Для полировки следует использовать резиновые чашечки с помощью минимально абразивных и не содержащих фтор профилактических паст (при особо кислых условиях pH при контакте с поверхностью имплантата могут выделяться фтористые кислоты, которые вредны для титановой поверхности имплантатов).
Дебридмент следует проводить инструментами, не повреждающими поверхность имплантатов, такими как кюретки и скалеры из пластика, нейлона, углеродного композита, графита или тефлона. Последние обладают оптимальной жесткостью, позволяющей легко удалять кальцифицированные остатки с поверхности имплантатов, хотя размер рабочего конца иногда слишком велик, что затрудняет их субгингивальное использование.
Полировка обнаженной части имплантата также проводится с использованием специальных чашек и паст, не содержащих фтор.
Удаление над- и поддесневых отложений должно проводиться с переменными интервалами в 3-6 месяцев, которые следует модулировать в зависимости от сложности реабилитации и характеристик пациента (соблюдение/способность к домашней гигиене полости рта).
